概要
・多系統萎縮症(multiple system atrophy:MSA)は成年期(30歳以降、多くは40歳以降)に発症し、組織学的には神経細胞とオリゴデンドログリアに不溶化したαシヌクレインが蓄積し、進行性の細胞変性脱落を来す疾患である。
症状
・失調症状
・錐体外路症状
・自律神経症状
・不随意運動
・認知機能低下
・嚥下機能障害
・自律神経症状(発汗減少、起立性低血圧、食事後低血圧、便秘、排尿障害)
・声帯外転障害による呼吸障害、睡眠時喘鳴、無呼吸(呼吸中枢の障害が原因であり、気管切開しても突然死があり得るとについて患者・家族に説明が必要)
病型分類
・MSAは病理学的疾患概念であり、下記の3疾患を包括したものである。
・いずれも進行するとこれら三大症候は重複してくること、画像診断でも脳幹と小脳の萎縮や線条体の異常等の所見が認められ、かつ組織病理も共通していることから「多系統萎縮症」と総称されるようになった。
MSA-C(オリーブ橋小脳萎縮症(olivopontocerebellar atrophy:OPCA))
・我が国で最も頻度の高い病型
・小脳性運動失調を主体とする
・オリーブ橋小脳萎縮症(olivopontocerebellar atrophy:OPCA)ともいわれる
・初発から病初期の症候が小脳性運動失調であるもの
MSA-P(線条体黒質変性症)
・パーキンソニズムが主体であるもの
・「線条体黒質変性症」ともいう
Shy-Drager症候群
・特に起立性低血圧など自律神経障害の顕著であるもの
原因
・MSAは小脳皮質、橋核、オリーブ核、線条体、黒質、脳幹や脊髄の自律神経核に加えて大脳皮質運動野などの神経細胞の変性、オリゴデンドログリア細胞質内の不溶化したαシヌクレインからなる封入体(グリア細胞質内封入体:GCI)を特徴とするが、神経細胞質内やグリア・神経細胞核内にも封入体が見られる。
・ほとんどは孤発例であるが、ごくまれに家族内発症が見られ、その一部では遺伝子変異が同定されている。
・現在、発症機序について封入体や遺伝要因を手がかりに研究が進められているが、まだ十分には解明されていない。
症状
・我が国で最も頻度の高い病型はOPCAである。OPCAは中年以降に起立歩行時のふらつきなどの小脳性運動失調で初発し主要症候となる。
・初期には皮質性小脳萎縮症との区別が付きにくく、二次性小脳失調症との鑑別が重要である。
・線条体黒質変性症は、筋強剛、無動、姿勢反射障害などの症候が初発時より見られるので、パーキンソン病との鑑別を要する。パーキンソン病と比べて、安静時振戦が少なく、進行は早く、抗パーキンソン病薬が効きにくい。
・起立性低血圧、食事性低血圧や排尿障害、排便障害など自律神経症候で初発するものは、シャイ・ドレーガー症候群とよばれる。
・その他、頻度の高い自律神経症候としては、勃起障害(男性)、呼吸障害、発汗減少などがある。
・注意すべき症状として呼吸障害がある。睡眠時の喘鳴や無呼吸は早期から単独で認められることがある。
・呼吸障害の原因として声帯外転障害が知られているが、呼吸中枢障害によるものもある。
・気管切開しても突然死があり得ることに注意して説明が必要である。
・いずれの病型においても、経過と共に小脳症候、パーキンソニズム、自律神経障害は重複し、さらに錐体路徴候を伴うことが多い。
・自律神経障害で発症して数年を経過しても、小脳症候やパーキンソニズムなど他の系統障害の症候を欠く場合は、他の疾患との鑑別を要する。
・経過とともに嚥下障害を認め、誤嚥や窒息のリスクが高まるため、早期から嚥下機能評価が必要である。
検査所見
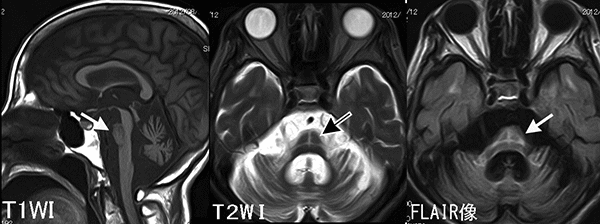
・頭部のX線CTや MRI矢状断にて、小脳、橋(特に底部(橋の腹側の部分))の萎縮を比較的早期から認める
・また、T2強調画像水平断にて、比較的早期から橋中部に十字状の高信号(十字サイン)、中小脳脚の高信号化が認められる。
・これらの所見は、診断的価値が高い。
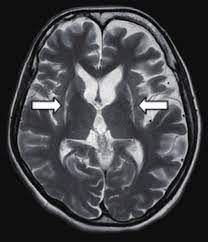
・被殻の萎縮や鉄沈着による被殻外側部の直線状のT2高信号、被殻後部の低信号化などもよく認められる。
参照(このサイトより引用。非常にわかりやすい):https://www.teramoto.or.jp/teramoto_hp/kousin/sinryou/gazoushindan/case/case75/index.html
参照(このサイトより引用):https://www.hwc.or.jp/hospital/file/201505_msa.pdf
MRI T2強調画像、両側被殻外側にスリット状のT2高信号域
治療
パーキンソン症候があった場合は、抗パーキンソン病薬は、初期にはある程度は有効であるので治療を試みる価値はある。また、自律神経症状や小脳失調症が加わってきたときには、それぞれの対症療法を行う。呼吸障害には非侵襲性陽圧換気法などの補助が有用で、気管切開を必要とする場合がある。嚥下障害が高度なときは胃瘻が必要となることも多い。リハビリテーションは残っている運動機能の活用、維持に有効であり積極的に勧め、日常生活も工夫して寝たきりになることを少しでも遅らせることが大切である。
リハビリテーション
・経過とともに嚥下障害を認め、誤嚥や窒息のリスクが高まるため、早期から嚥下機能評価が必要である。
・小脳性運動失調やパーキンソニズムによる歩行障害がみられる。歩行が可能なうちは転倒予防に重点を置き、歩行訓練、階段昇降などの応用歩行訓練、自転車エルゴメーターを用いた持久力(心肺機能)訓練、立位でのバランス訓練などを行う。
予後
・多系統萎縮症では線条体が変性するので、パーキンソン病に比べて抗パーキンソン病薬は効きが悪い。
・小脳症状や自律神経障害も加わってくるため全体として進行性に増悪することが多い。
・我が国での230人の患者を対象とした研究結果では、それぞれ中央値として発症後平均約5年で車椅子使用、約8年で臥床状態となり、罹病期間は9年程度と報告されている。
コメント