甲状腺の触診
・甲状腺は甲状軟骨直下の輪状軟骨のすぐ下にある
・高齢者、男性ではやや低い位置にあるため目立ちにくい
・触診は、母指指腹を当て、適度な圧をかけて、皮膚から指を離さないようにして横に少しづつ交互に移動されていく
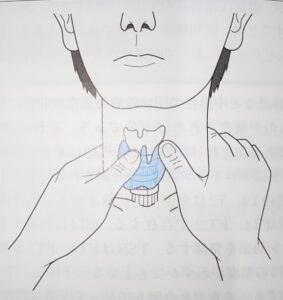
・何か触れたら唾液を飲み込んでもらう。甲状腺は気管に癒着しているので、甲状腺腫であれば下から上に上がってくるのが感じられる。
・触診で触知できる結節の最小は2㎝前後
・硬く触れて表面が不整、周囲と癒着しているのもは悪性が疑われる
(頚部リンパ節が触知できたら疑いが深まる)
超音波検査の判定の流れ
まずは「結節性」か「びまん性」かで判別する
① 「結節性甲状腺腫」の場合
結節性の場合、病変が「嚢胞性」か「充実性」かを鑑別する
1)嚢胞性病変の場合
・嚢胞性の場合は内部に充実部を認めない限り問題ではない
・充実部がなくても、径が20mmを超えた場合は紹介(D2)
・充実部があり、充実部が10㎜を超えた場合は紹介(D2)
2)充実性病変の場合
・形状不整、内部超音波不均一、点状高エコーが散在する場合、リンパ節腫大がある場合は悪性腫瘍(特に乳頭癌)が歌がれるため紹介(D2)
・上記所見がない充実性病変であっても、径が10㎜を超えた場合は紹介(D2)
② 「びまん性甲状腺腫」の場合
・TSHに異常がなければ経過観察でよい
具体的疾患と判定区分
① 腺腫様甲状腺腫(Adenomatous goiter):B、C、D2、D1
※ 初回発見時には、一度は専門科での精査が必要(D2)
疾患
・腺腫様甲状腺腫は破壊と増殖(過形成)で生じる腺腫様結節の集合体である
・破壊と変性(甲状腺の組織が壊れる):出血、嚢胞変性(組織が溶ける)、線維化、石灰化、炎症
→2次的に、甲状腺の正常細胞が増殖(過形成:正常細胞が過度に増殖)
→結節(しこり)を形成(非腫瘍性結節、腺腫様結節、腫瘍の様な結節、要するに「腫瘍もどき、偽物の腫瘍」)
→腺腫様結節が多発する
→腺腫様甲状腺腫
・つまり、腺腫様甲状腺腫=破壊と増殖による甲状腺の結節(しこり、腺腫様結節)の集合体である。
・原因:
橋本病、バセドウ病、遺伝性甲状腺ホルモン合成障害、薬剤性、ヨード(ヨウ素)過剰摂取、家族性など
・症状:
甲状腺腫の腫れ、甲状腺機能低下症、機能性甲状腺腫、気管を圧排し呼吸困難、閉塞性睡眠時無呼吸症候群。
・腺腫様結節に混ざって甲状腺癌が発生。エコー上、甲状腺乳頭癌の鑑別難。
・穿刺細胞診で採取される濾胞細胞は多く、シート状、濾胞状、樹枝状、乳頭状で重積あるが細胞異型が無い。
・癌が疑われる場合、甲状腺機能亢進症をおこす機能性甲状腺腫は手術適応。
・甲状腺内に結節の多発する疾患であり,腺腫様に増殖を示す部分,過形成を示す部分,およびほとんど正常の部分が混在する.
・結節が1個もしくはごく少数の場合には、「腺腫様結節」と呼ぶこともある
・結節はしばしば出血,壊死,嚢胞形成,結合織増生,石灰沈着などの二次的変化を伴う.
・大部分の腺腫様甲状腺腫は甲状腺機能が正常だが、一部にやはり甲状腺機能亢進症を起こす場合がある
症状
首のしこり
何の症状もなく、痛みもないのが普通
検査・治療
・健診等で初回発見時には、一度は専門科での精査が必要(D2)
・腺腫様甲状腺腫は腫瘍性疾患ではないので,基本的には外科治療の必要はなく,通常経過観察される.
・しかし,非常に大きな甲状腺腫,気管や食道の圧迫症状のある場合,機能性結節を生じた場合,および甲状腺癌の合併が疑われる場合は外科的摘除が考慮される
管理・予後
・定期的な診察,超音波検査および甲状腺機能や甲状腺自己抗体のチェックが重要である.
② 甲状腺癌
・甲状腺癌の約90%は乳頭癌である(ついて濾胞癌)
・リンパ節転移を起こしやすく、転移は気管周囲リンパ節や内頚静脈に沿ったリンパ節に多い
・バセドウ病に合併することがある
・片側に病変が限局している場合は峡部を含めた葉峡部切除術で完治しうる
・甲状腺蛋白でるサイログロブリンが異常高値になることが多い
・血中カルシトニンやCEAが上昇することもある
・確定診断は術後の組織診断による。
参考:超音波検査の『カテゴリー分類』とは
・「がん発見」のための診断基準であるが,超音波検査で認められる所見の集約でもある。
・「各臓器の最高位のカテゴリー」をその臓器のカテゴリーとして記載する
① カテゴリー分類
カテゴリー0:描出不良
装置の不良,被検者・検者の要因などにより判断不能の場合。
カテゴリー1 :異常なし
異常所見はない。
カテゴリー2 :良性
明らかな良性病変を認める。正常のバリエーションを含む。
カテゴリー3 :良悪性の判定困難(→腫瘤)→紹介
良悪性の判定困難な病変、あるいは悪性病変の存在を疑う間接所見を認める。高危険群を含む。
カテゴリー4 :悪性疑い(→腫瘍)→紹介
悪性の可能性の高い病変を認める。
カテゴリー5 :悪性(→腫瘍)→紹介
明らかな悪性病変を認める。
注)
・超音波画像上,判定区分がD2 以上に相当する所見を認めるが,精査の結果良性と判断されている病変については,当該カテゴリーにダッシュを付けて表示し [例:0′,2′,3′,4′など] 、判定区分はCとする。
② 『超音波所見(結果通知表記載)』とは
・超音波画像所見の内容を受診者に知らせるための簡略化した表示名
・結果通知表には超音波所見を記載する。
・カテゴリー4, 5の場合には『腫瘍』 、カテゴリー3の限局性病変は『腫瘤』と記載し,疑いを含む。
③ 『判定区分』とは
・判定区分は原則として,超音波画像上の異常所見に応じてマニュアルに従って判定医が最終決定する。
・但し,超音波検査以外の検査結果や,前回所見との比較により,判定医による必要に応じた判定区分の変更は可能とする。
判定区分
B :軽度異常
C :要再検査(3・6・12 か月)・生活改善
D:(要医療)
D1 :要治療
D1P :要治療(緊急を要する場合)
D2 :要精検
D2P :要精検(緊急を要する場合)
E :治療中
※破裂の可能性の高い腹部大動脈瘤や大動脈解離などのように緊急を要すると判定された場合は,
『D1P』『D2P』(P:パニック所見)と判定する。
注
・P:パニック所見,カテゴリー5 の病変については,速やかに判定医に報告する。
・胆管結石など緊急を要すべき所見を伴う場合には,速やかに判定医に報告する。
・判定区分Cは,これまで要経過観察という用語も使用していたが,経過観察の期間が不明であり,各施設での用語を統一する目的で,今回から『要再検査』と統一し,その際は具体的な期間を記入することとした。
・再検査の期間は 3・6・12 か月としたが,判定医の指示により変更も可能とする。
・再検査は,必要に応じ医療施設で行うが,再検査 12 か月は,翌年の検診受診を強く推奨するものとする。
・カテゴリー2′, 3′, 4′で判定区分Cとなっている場合には,12 か月後の逐年受診時の超音波検査の再検査としてもよい。
・要再検査とした場合には,検査施行施設を具体的に指導することが望ましい。
・要精検とした場合には,精検施行施設や検査手法などを具体的に指導することが望ましい。
・脂肪肝で食事療法中や自施設・他施設を問わず(3・6・12 か月ごとに)再検査をしている場合(主膵管拡張・膵嚢胞など)は,判定区分をEではなくCとする。
・ほかの医療機関で精査後,その医療機関で経過観察を続けている場合は,判定区分をCまたはEとしてもよい。但し,がんの高危険群に対しては医療機関での検査内容を聞き取り,判定区分をD2 としてもよい。
・カテゴリー3 (良悪性の判定困難→腫瘤)の病変については,少なくとも過去 2 回以上の結果で経時変化がなければ,判定区分をCとしてもよい。
・限局性病変や管腔の径が,前回と比較して明らかに増大している場合は,必要に応じて判定区分をD2 としてもよい。
・臓器に萎縮がある場合は,既往歴や現病歴,治療歴を参照し判定を行う。
・全切除や部分切除,治療痕を認めた場合も,既往歴や現病歴を参照し判定を行う。
・適宜カラードプラを使用し,判定の補助に活用する。
・肝限局性病変については,HBV,HCV 感染や血小板減少(15 万/μL 未満)など,臨床生化学データで慢性肝疾患が疑われる場合は必要に応じて判定をD2 としてもよい。
・肝外胆管描出不良例で,胆道系酵素の異常を認める場合は,判定区分をD2 としてもよい。
コメント