肥満症診療ガイドライン2022(日本肥満学会)
肥満および肥満症の定義
肥満
肥満の定義
脂肪組織に脂肪が過剰に蓄積した状態で、体格指数(BMI=体重 [kg]/身長[m]²)≧25のもの。
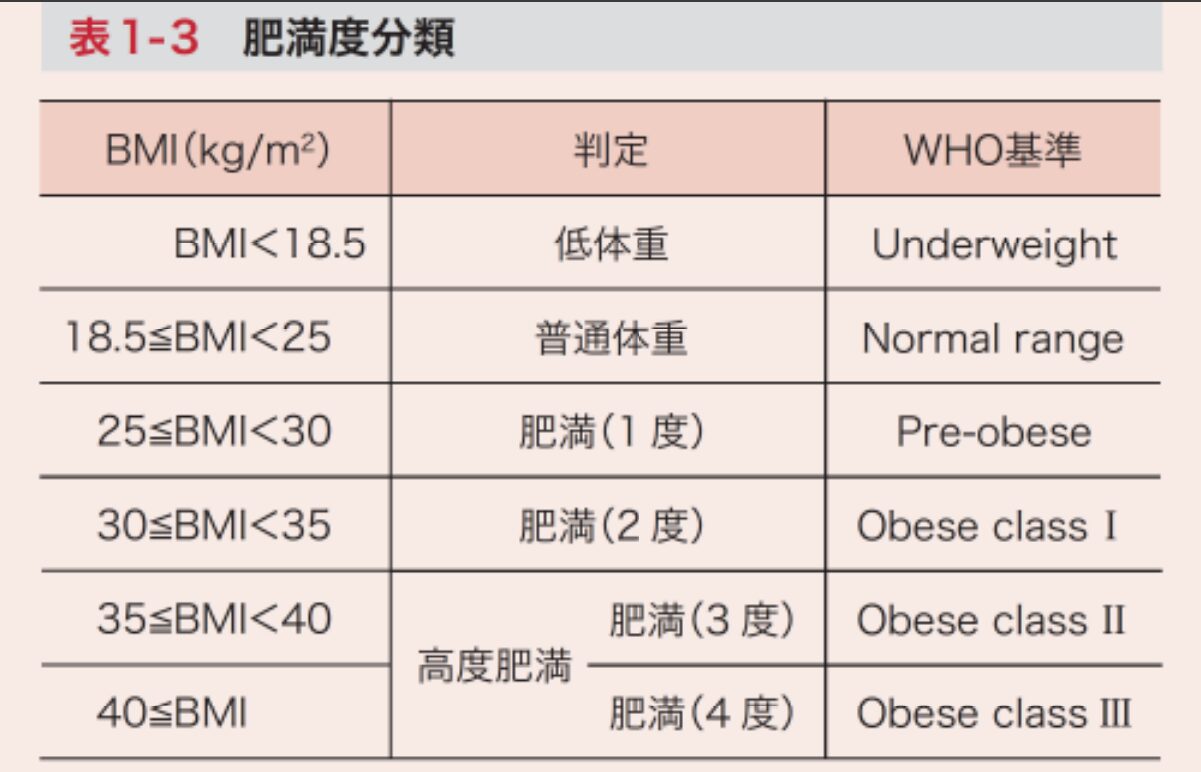
肥満度分類の判定
・BMIに基づき表1-3のごとく判定する。
・BMI≧35(肥満3度、4度)を「高度肥満」の定義とする。
肥満症
肥満症の定義
・肥満に起因ないし関連する健康障害を合併するか、その合併が予測され、医学的に減量を必要とする疾患。
肥満症の診断
肥満症の定義:
「肥満(BMI≧25)があり、肥満に起因ないし関連する健康障 害を合併するか、その合併が予測され、医学的に減量を必要とする病態を肥満症の定義とする」
・肥満と判定されたもの(BMI≧25)のうち、表1-2の1に示す「肥満症の診断に必要な健康障害」を合併する場合、肥満症と診断する。

・内臓脂肪型肥満と診断される場合は、現在健康障害をともなっていなくとも、肥満症と診断する。
*内臟脂肪型肥満の診断:
ウエスト周囲長のスクリーニングにより内臓脂肪蓄積を疑われ、腹部CT検査などによって内臓脂肪面積≧100cm²が測定されれば、 「内臓脂肪型肥満」と診断する。
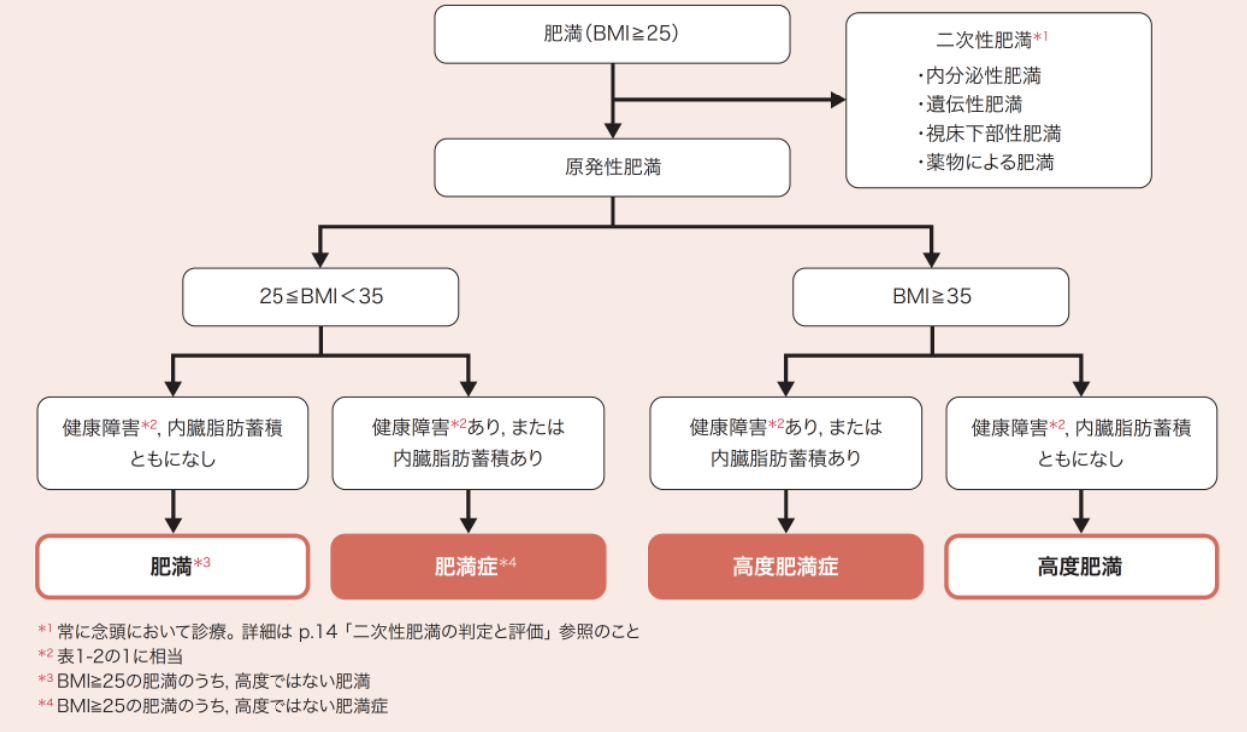
肥満症診断のフローチャート
① まず「原発性肥満」と「二次性肥満」を判別する。二次性肥満は常に念頭において診察する。
② ついげBMI<35の肥満とBMI≧35(高度肥満、高度肥満症)を区分する。
③ 肥満の診断基準に必要な健康障害を伴うか内蔵脂肪型肥満である場合、肥満症または高度肥満症と診断する。
肥満・肥満症の要因(成因)
食生活
飲酒
身体活動
睡眠
喫煙と禁煙
心理社会的・社会経済的要因
職業要因
性ホルモン・加齢
胎児期および出生後の栄養状態
肥満症治療の指針
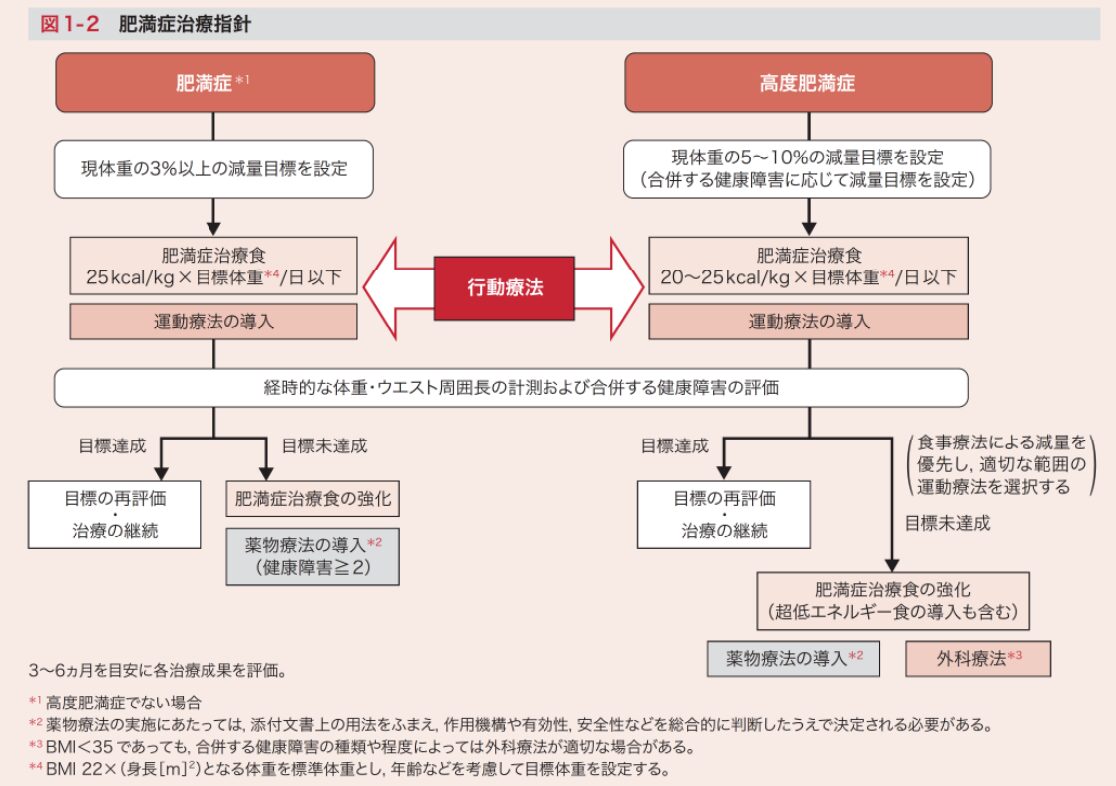
・肥満症治療の指針を図1-2に示す。
・「肥満症」の治療では、3%以上の減量によって複数の健康障害が改善するというわが国のエビデンスなどに基づき、3~6か月間での現体重の 3%以上の減量を目標とする(1か月あたり0.5~1kg程度)
・BMI≧35の「高度肥満症」の場合は、合併する健康障害に応じて減量目標は異なるが、 現体重の5~10%を減量目標とする。
・食事、運動、行動療法を行う。減量効果が得られない場合は、肥満症治療食の強化や薬物療法の導入を行う。
・高度肥満症では外科治療も検討する。
・なお、肥満症で現体重の3%以上,高度肥満症で現体重の5~10 %の減量目標を達成した場合でも、合併する健康障害の状態をふまえて目標を再設定し、治療を継続する。
・食事、運動、行動療法を行ったうえで減量目標が未達成の場合、肥満症治療食の強化や薬物療法, 外科療法の導入を考慮する。
・薬物療法は、個々の薬剤の添付文書上の用法をふまえ、作用機構や有効性, 安全性を総合的に判断したうえで実施する。
・BMI< 35の肥満症であっても、外科療法の実施が適切な場合もある。
・肥満症治療では、減量は治療の目的ではなく手段であることを意識し、治療の全経過にわたって、体重やウエスト周囲長の変化だけでなく、健康障害の改善状況について評価することが重要である。
・医学的に減量を伴う介入を行う際には、高齢者におけるフレイルや、やせ妊婦における低体重児の出産など、過剰な減量ややせが健康障害につながる可 能性にも留意する必要がある。
・精神疾患は肥満に関連した健康障害のひとつであり、特に高度肥満症患者ではメンタルヘルス上の問題をもつ患者も少なく ない。肥満症の治療においては、必要に応じたメン タルヘルス評価や心理的サポートも考慮すべきであ る。
運動療法
・1日30分以上(短時間の運動を数回に分け、合計30 分でもよい)。
・毎日(週5日以上)あるいは週150分以上。
・運動に慣れてきたら1日60分以上、週300分以上としてもよい。
・運動の急性効果を期待しなくてもよい場合、運動量が十分であれ ば、週5日未満でまとめて運動してもよい(運動貯めは可)。

「身体活動パラドックス」という概念:
(肥満症診療ガイドライン2022(日本肥満学会))
・最近になり、「仕事上の身体活動は健康に貢献しない(身体活動パラドックス)」とのレビューが相次いで発表されるようになった。
・仕事上の身体活動 (特に高強度以上)は、「繰り返されるレジスタンス運動」「単調で低持久性の運動」「長期間の血圧上昇」「不十分な回復」「心理的ストレス」「自律神経系への障害」 「環境負荷(環境を選べない)」などの負担が多く、 心血管イベントの発症を増加させることが示唆されており、仕事上の身体活動が多いのにもかかわらず健康障害を有する人々には、上述したような背景があることも考えられるので適切なアドバイスが必要である。
・上記のような報告より、「肥満症診療ガイドライン2016」の運動療法から、運動への動機づけや継続のためのTIPS, 身体活動パラドックスに関してアップデートし、表5-4の原則に従って実施するものとする。
薬物療法
薬物療法の適応
・肥満症に対する薬物療法を開始する前に、原発性肥満に対しては食事療法、運動療法および行動療法を実施すること、二次性肥満に対しては確定診断し、 原因疾患の治療や原因の除去を優先することが重要である。
・これらを3~6ヵ月行い、1ヵ月あたり 0.5 ~1kg程度の減量が得られるようであれば薬物療法は開始せず、同じ治療を継続する。
・非薬物療法で有効な減量が得られない場合、あるいは合併症の重篤性から急速な減量が必要な場合には、薬物療法の併用を検討する。
・高度肥満症で合併症 (肥満症の診断に必要な健康障害)を1つ以上、または肥満症で内臓脂肪面積≥ 100cm² かつ合併症を2つ以上有する症例に対し、 薬物療法の適応がある。
・肥満症の程度、合併症や併存疾患,非薬物療法の有効性および減量の必要性とその数値的な評価 (目標体重)を総合的に判断して、 薬物療法を併用するかどうかを慎重に判断する必要がある。
・薬物療法を併用する場合でも、非薬物療法を継続して行う必要がある。
・処方は、日本糖尿病学会、日本内分泌学会、日本肥満学会などの専門医が常勤する、教育研修施設として認定された病院や大学病院などの大規模医療機関に限定されます。
GLP-1受容体作動薬:セマグルチド(ウゴービ®) 週1回皮下注
・小腸のL細胞から分泌される GLP-1は膵インスリン分泌促進作用とグルカゴン分泌抑制作用のほか、 中枢神経における摂食抑制作用や腸管運動抑制作用をもつ。
・内因性のGLP-1はDPP-4により短時間で分解され、非活性型となるが、このDPP-4による分解に抵抗性のGLP-1類似分子が薬物として開発されており、GLP-1受容体作動薬(GLP-1RA) とよばれる。
・ペプチド製剤のため、現在日本で販売されている薬剤はおもに注射製剤であり、自己注射の指導が必要である。
・副作用としては悪心、嘔吐、便秘,下痢、脈拍上昇があげられる。低用量から開始し、徐々に増量することにより悪心・嘔吐の副作用を低減できるタイプも多い。
・糖尿病の治療薬であり、肥満症に対する減量作用は保険適用上の効果ではないことに留意が必要である。また、体重減少作用の大きいものと小さいものがあり、中枢神経への移行度が体重減少作用の大きさと関連すると考えられている。
持続性GIP/GLP-1受容体作動薬:チルゼパチド(ゼップバウンド®)週1回皮下注射
・GLP-1と同様に腸管から分泌され、膵β細胞のインスリン分泌を促進する GIPは、基礎研究の結果からは体重を増加させると考えられていたのに反し, GIPとGLP-1の両方の受容体作動薬チルゼパチドが強い血糖降下作用と体重減少作用をもつことが臨床的に示されている。
マジンドール(サノレックス®)
・視床下部に作用して食欲を抑制する薬剤である。 弱いノルアドレナリン放出作用と、ノルアドレナリン・アドレナリンの取込み抑制作用により、脳内力テコラミン濃度を増加させることが作用機序と考えられている。
・日本における使用の保険適用は高度肥満症または肥満度[(実体重-標準体重)/標準体重 ×100)] が+70%以上で、食事療法や運動療法の効果が不十分な患者に限る。
・覚醒剤と一部作用機序が類似していることから、安全性と依存性について慎重に観察しながら使用すべきであるため、連続の使用は3ヵ月以内、また1回の処方は14日間の制限がある。ただし、多幸感や依存性は臨床的には認められない。
・禁忌として不安・抑うつ・異常興奮状態の患者および統合失調症などの精神障害のある患者、薬物・アルコール濫用歴、脳血管障害、重症の心、肝、腎、膵障害,重症高血圧,閉塞隅角緑内障などがある。
・発生率の高い副作用として、口渇、便秘、不眠、悪心などがあげられる。また、肺高血圧の副作用に注意が必要である。
コメント