関節リウマチについて(ドック学会専門医試験)
関節リウマチについて:
・リウマチの関節炎による関節破壊の進行は、発症早期からみられる。
・関節リウマチ発症の環境因子として歯周病、喫煙習慣がある(いずれもシトルリン化蛋白が増加し、関節リウマチの発症に関与すると考えられている)。
・2010年のACR/EULARによるRA分類基準では、手指の中手指節関節(MCP関節)、近位指節間関節(PIP関節)といった小関節における関節炎が重要視され、そのスコアが高い。
・2010年に公表されたACR/EULARによる新しいRA分類基準で記載された血清学的検査は「抗シトルリン化ペプチド抗体(抗CPP抗体)、ACPA」と「リウマトイド因子」である。
・2010年に公表されたACR/EULARによる新しいRA分類基準で記載された急性炎症反応は「赤沈値」と「CRP」である。
・「抗シトルリン化ペプチド抗体(抗CPP抗体)、ACPA」はシェーグレン症候群でも陽性になることがある。
・「抗シトルリン化ペプチド抗体(抗CPP抗体)、ACPA」の抗体価は、関節リウマチで骨びらんの進行といった予後の推定に有用である。
・妊娠中に生物学的製剤の投与を必要とする場合には、胎盤移行性が少ないエタネルセプト(エンブレル®)を考慮する。
・メトトレキサート(MTX)を使用するときは、副作用である消化器症状、肝機能障害などを軽減するために、葉酸を併用する。
・MTXはeGFR 30以下では禁忌である。
・MTXは骨髄障害、特に白血球減少症の副作用があり、白血球数3,000/μL未満では禁忌である。
RAによる関節破壊
・PIP、MP、手根骨全体の変化が多い
(DIP関節は滑膜組織が少ないため、関節炎が起こることは稀)
・関節の発赤はまれ(→あれば感染症を疑う)
・尺骨茎状突起骨びらんがみられる
・手根骨は最終的に骨癒合し、骨強直(ankylosis)となる
・RAにおける関節破壊は発症早期から、特に2年以内に進行する。そのためRA発症早期からその活動性を抑えることが必要である。
・RA初期には、軟骨は滑膜による破壊に抵抗性があり、まずは軟骨に覆われていない周辺の骨部分から破壊が始まる(これを「骨びらん(marginal erosion)」という)
・関節エコー:
RAの早期発見にはカラードプラ法による滑膜増殖、血流増加の検出が必要
関節リウマチの発症因子
① 遺伝因子
・HLA-DR遺伝子
② 環境因子
・歯周病
歯周病の主要な起炎菌であるPorphyromonas gingivalisが、蛋白質のアミノ酸・アルギニンをシトルリンに変換する酵素を有するために、口腔内でシトルリン化蛋白が増加する
・喫煙
肺胞内におけるシトルリン化蛋白を増加させる
血清反応
抗CCP抗体(抗環状シトルリン化ペプチド(cyclic citrullinated peptide)抗体)
・ACPA(ACPA:anti-citrullinated protein/peptide antibody)とは、様々なシトルリン化蛋白に対する自己抗体の総称であり、臨床で用いられているのは抗CCP抗体( cyclic citrullinated peptide)である。
・診断特異度が高い(93~98%)
MMP-3(マトリックスメタロプロテイナーゼ-3(matrix metalloproteinase-3)
・炎症性サイトカインや酸化ストレス刺激により,関節滑膜細胞や軟骨細胞,線維芽細胞,マクロファージなどで産生される蛋白分解酵素
・MMPのなかでも最も広い基質特異性をもち,基底膜や軟骨を構成する軟骨プロテオグリカン,Ⅲ,Ⅳ,Ⅴ,Ⅶ,Ⅸ型コラーゲン,ラミニン,フィブロネクチンなどを分解するため,関節リウマチの関節破壊に深く関与している.
RF(リウマチ因子)
・診断の必須項目ではない
関節リウマチを疑った場合に提出する検査項目
「関節炎を疑った場合、抗核抗体も同時に採取することが勧められる(EULAR,2016)」
(SLE、強皮症、シェーグレン症候群でも関節炎を来すため)
・RF
・抗CCP抗体
・抗核抗体
・抗SSA抗体
(シェーグレン症候群では抗核抗体(+)のパターンと、抗核抗体(ー)のパターンがあるため抗SSA抗体も提出する)
米国リウマチ学会/欧州リウマチ学会(ACR / EULAR)による 「関節リウマチ分類基準」(2010 年)
スコア適用対象集団 :患者の要件
検査対象患者:以下を有する患者
1)臨床的滑膜炎(腫脹)を少なくとも1つ以上の関節に有する者
2)他の疾患では説明のつかない滑膜炎を有する者
・この二つに加え、単純レントゲン写真でRAに典型的な骨びらんが見られればその時点でRAと診断する。
・鑑別診断は患者の臨床像により異なるが、「全身性エリテマトーデス」「乾癬性関節炎」「痛風」などの疾患が含まれる。
・検討すべき関連の鑑別診断が不明な場合には、リウマチ専門医の助言を求める必要がある。
RA の分類基準
・スコアに基づいたアルゴリズム。
・A~D のスコアを加算する。
・RA 確定例への分類にはスコア 6/10点 以上が必要
A. 罹患関節
・大関節 1 か所(肩関節、肘関節、股関節、膝関節、足関節):0
・大関節 2~10 か所: 1
・小関節 1~3 か所 (MP、PIP、第 2~5 MTP、手関節;大関節の罹患の有無を問わない):2
・小関節 4~10 か所 (大関節の罹患の有無を問わない): 3
・小関節11 か所以上(1 ヵ所以上の小関節を含む):5
B. 血清学的検査 (分類には 1 回以上の検査結果が必要)
・RF 陰性かつ ACPA 陰性 :0
・RF 低値陽性または ACPA 低値陽性: 2
・RF 高値陽性または ACPA 高値陽性: 3
C. 急性期反応物質 (分類には 1 回以上の検査結果が必要)
・CRP 正常かつ ESR 正常: 0
・CRP 異常または ESR 異常: 1
D. 症状の持続期間
・6 週未満: 0
・6 週以上 :1
SteinbrockerによるStage、Class分類
・「Stage分類」がX線画像上による関節リウマチにおける関節破壊の進行度
・「Class分類」は患者のADLを簡便に示した分類法
・これにより、患者の関節破壊の進行度とADLを大まかに理解できるようになり、情報提供書やスタッフ間の情報伝達に有用である
Stage分類
StageⅠ(初期):
・X線検査で骨・軟骨の破壊がない状態
・X線上の所見として、骨粗鬆症はあってもよい
StageⅡ(中等期):
・軽度の軟骨下骨の破壊を伴う、あるいおは伴わない骨粗鬆症がある
・軽度の軟骨破壊はあってよい
・関節運動は制限されれもよいが、関節変形はない
・関節周囲の筋萎縮がある
・結節および腱鞘炎のような関節外軟部組織の病変はあってもよい
StageⅢ(高度進行期)
・骨粗鬆症に加え、X線上で軟骨および骨に破壊が生じた状態
・亜脱臼、尺側偏位、あるいは過伸展のような関節変形がある
・線維性または骨性強直を伴わない
・強度の筋萎縮がある
・結節および腱鞘炎のような関節外軟部組織の病変はあってもよい
StageⅣ(末期)
・線維性あるいは骨性強直がある
・それ以外はStageⅢの基準を満たす
Steinbrockerの分類基準
class Ⅰ
・身体機能は完全で、不自由なしに普通の仕事が全部できる。
class Ⅱ
・動作の際に1ヵ所あるいはそれ以上の関節に苦痛があったり、または運動制限はあっても、ふつうの活動ならなんとかできる程度の機能。
class Ⅲ
・普通の仕事とか自分の身のまわりのことがわずかにできるか、あるいはほとんどできない程度の機能。
class Ⅳ
寝たきり、あるいは車椅子に座ったきりで、身のまわりのことはほとんどかまったく
できない程度の機能。
治療
「関節リウマチ診療ガイドライン2020年薬物治療アルゴリズム」
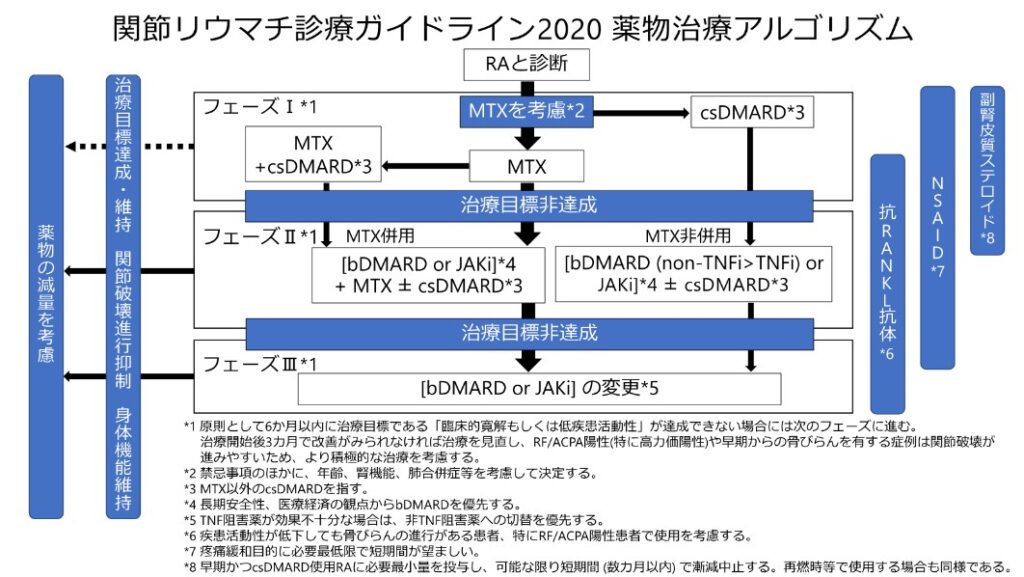
1)メトトレキサート
・DMARDsの1つ
・第一選択(アンカードラッグ)
・初期投与量6~8㎎/週、4週ごとに2㎎ずつ(高疾患活動性の場合は4㎎ずつ)漸増する
・16mg/週(約0.3㎎/kg)を最大用量とする
・葉酸を併用
肝障害、粘膜障害(胃腸障害、口内炎)、骨髄抑制の予防効果
・効果不十分時にはイグラチモド(ケアラム®)併用を考慮
2)生物学的製剤
・フェーズⅡにて使用
3)JAK阻害薬
・フェーズⅡにて使用
4)ステロイド
・リリーバーとして
・最初の短期間に使用し症状をとる(3か月以内)
・過剰投与や不要な長期投与は避ける
・たとえ低用量であっても重篤な感染症発生リスクを増加させるため、可能な限り減量、中止が望ましい
5)抗RANKL抗体
・破骨細胞抑制による骨びらん抑制作用
・予後不良因子がある場合に考慮(抗CCP抗体高値の場合)
リハビリテーション
急性再燃期
・強い負荷の掛かる運動の禁止(等張性筋収縮の禁止)
関節保護
・強い軸圧や捻転力が関節に加わることを避けるように動作指導を行う
・雑巾絞りを禁止
・環軸椎不安定の場合、頚椎屈曲を避ける
関節拘縮予防
・編み物のような動きの長時間、少ない、頚部屈曲は避ける
自助具
・ペットボトルオープナー
・面ファスナー(ベロクロ、マジックファスナー)
高齢発症関節リウマチ(EORA:Elderly onset RA)
・60歳以降に発症する関節リウマチ
急性発症が多く、炎症の程度が高い
第関節(肩、膝)からの発症が多い
血液検査でのリウマトイド因子、抗CCP抗体などが陰性であることが多い
太もも、二の腕などの筋肉痛を認めることがある
(PMRとの鑑別が困難)
コメント