穿刺針、ドレーンのサイズ
胸腔穿刺
・23~26G程度
(カテラン針などの長い針は不要)
・診断目的穿刺:21G、治療目的:18G, 20Gなど
胸腔ドレナージ
・気胸のみであれば18Fr(または気胸セット)
・胸水のみであれば20~24Fr程度
・血胸であれば28~32Fr
穿刺部位の決定
・事前CT検査で決定
・他臓器の損傷のリスクが低く、たくさん吸引できる部位を探す
胸腔穿刺の実際
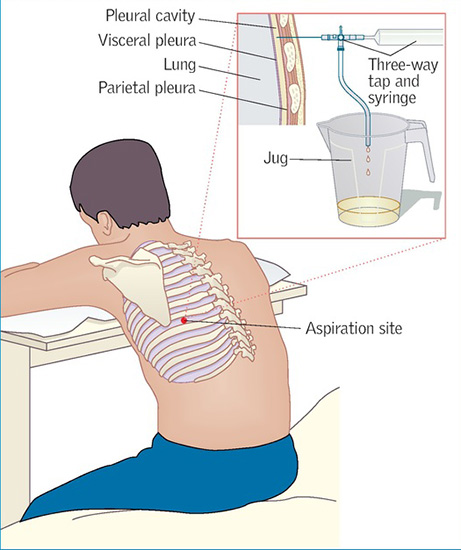
・体位は「座位」が一般的だが、体位に制限がある場合は「側臥位」または「仰臥位」で行う
① 座位での穿刺
・ベッドに端座位、テーブルに両腕、頭部を乗せてうつ伏せ、背中を伸ばしてもらう
・穿刺部位は「第5~7肋間、背側胸郭中線」
・エコーで横隔膜の位置を確認し、安全に穿刺可能であることを確認しマジックでマーキング
・23G針で皮膚を局麻
・その後肋骨上縁に当てた後、少しずつ頭側にずらしながら、吸引しながら肋骨上縁をかすめて胸腔内に進める(2~3cmで胸腔に達する)
・シリンジを吸引して空気や胸水が引けたら陰圧を掛けたまま1~2mm針を引き、引けなくなった部分が胸膜なので同部位が最も痛みを強く感じるため十分壁側胸膜周囲へ麻酔薬を5mL以上散布する
・次いで18~20G程度の外筒付き穿刺針で本穿刺、胸腔内に入ったら内筒を抜く
(この際、患者が吸気すると胸腔内に空気が引き込まれるため、可能であれば呼吸を止めてもらい、内筒抜去後は速やかに指で外筒口を塞ぐ)
・三方活栓付き50mLシリンジを接続、必要な胸水をドレナージする
・ドレナージ終了後は、患者に呼気を促しながら外筒を抜去する
・可能性は少ないが、安全のため穿刺部位から空気が入らないように当日は滅菌ドレッシングでシールする
② 臥位での穿刺
・穿刺部位は「第4~5肋間、中腋窩線」から、肺尖部方向に刺入
・できるだけ患側上肢を外転・挙上して肋間のスペースを確保する
胸腔ドレーン留置
・仰臥位
・横隔膜をできるだけ下げて腹腔内臓器損傷を回避するため、30~60°ヘッドアップする
・できるだけ患側上肢を外転・挙上して肋間のスペースを確保する
・刺入部位は「中腋窩線第4または第5肋間」
(腋窩中線と乳頭レベルからの水平線の交点が第5肋骨である)
・刺入予定肋間の下の肋骨上の皮切部に局麻、少しずつ頭側の肋間に麻酔を追加
・液体または空気が引けたら壁側胸膜周囲に麻酔
・肋骨に沿って2~3㎝の皮切、さらに肋骨上の皮下組織を切開
・肋骨上縁に沿って曲ペアン鉗子で剥離し皮下トンネルを作る
・利き手と逆手をストッパーにして壁側胸膜を鈍的に貫通する
・貫通したら、指を胸腔内に挿入し、癒着がないことを確認
・曲ペアン鉗子で孔を拡張し、ドレーンを挿入する
・ドレーン挿入の際は内筒は抜去し、曲ペアンで把持して挿入する(臓器損傷回避のため)
・ドレーンは最低でも15cmは挿入する
・ドレーン固定用の糸をマットレス縫合で皮切両端にかける。さらに中央にドレーン抜去後に創を閉鎖するための糸を同様にマットレス縫合でかける(合計3針)
・両端の糸は遊びを作ってからドレーンを固定
・中央の糸はドレーンに巻いたのちに端を固定した糸の下に通しておく
参考文献:
総合診療 2021年 2月号 特集 肺炎診療のピットフォール COVID-19から肺炎ミミックまで
![レジデントのためのやさしイイ呼吸器教室[ベストティーチャーに教わる全27章]改訂第2版](https://images-fe.ssl-images-amazon.com/images/I/516fRGIMn8L._SL160_.jpg)



コメント