使用プローベ
セクタプローブを使用
観察部位:3か所(胸骨左縁、心尖部、心窩部)
① 胸骨左縁(長軸、短軸)
・マーカーは右肩方向(9~10時)
・プローブを第2から第6肋間までスライドして、最もよく見えるところ
(一般的に第3~4肋間)
・はじめ長軸、その後プローベを時計回りに90°回転(マーカーを左肩方向)し短軸
② 心尖部
・心拍動が最大の部位(左鎖骨中線第5肋間付近)
(男性:乳頭直下2横指外側、女性:乳頭直下)
・マーカーは患者の左側(2~3時)
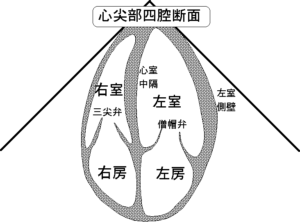
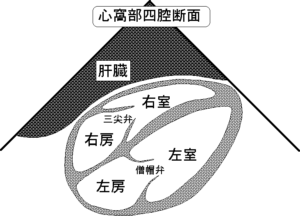
③ 心窩部(心窩部四腔像)
・プローブマーカーは左肩(3時方向)に向け、左肩方向にあおる
PUMPの 3Step
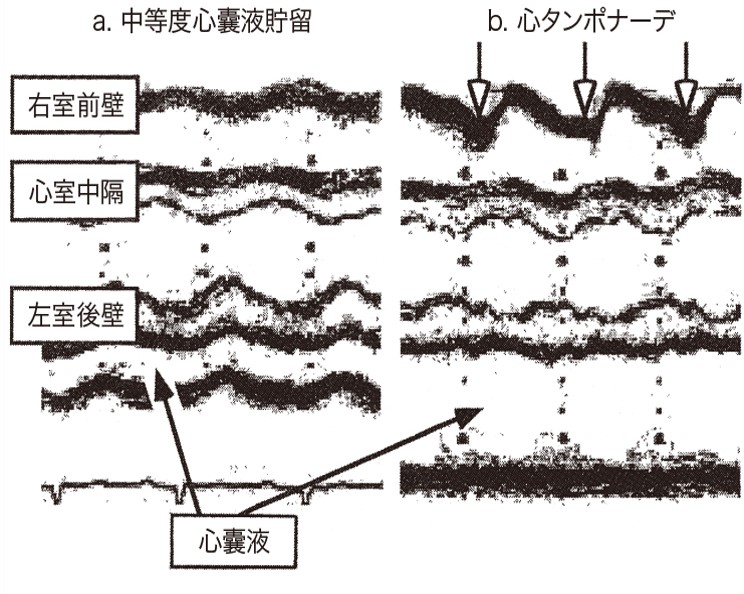
Step 1:心嚢液の有無(心タンポナーデか?)
→ 長軸像、心窩部で分かりやすい
・心嚢液の確認
・心タンポナーデの有無
心嚢液だけでは心タンポナーデはない。
→心嚢液+右室拡張期虚脱(があって初めて心タンポナーデを疑う。
・右室拡張期虚脱
Mモード、E波の位置(拡張期)で右室自由壁(前壁)が背側(中隔側に押される(前後径が減小)
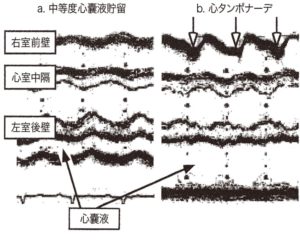
参照(このサイトより引用):https://primary-care.sysmex.co.jp/speed-search/disease/index.cgi?c=disease-2&pk=43
・IVCの呼吸性変動の有無
マーカーは頭側
右房流入部から2㎝尾側、または肝静脈合流部から1㎝尾側で測定
Step 2:左室の大きさと収縮能(心原性ショックか?)
→ 長軸像
・vusual EFの評価(見た目の印象)
・finger EF
検者の示指と母指で患者の心収縮をまねる
→0.5横指程度動けばEF30%程度、1横指動くと50%、2横指動くと60%以上といえる
・EPSS(E波と中隔の距離)
>7㎜の場合、収縮能は悪いと診断(EF<30%)
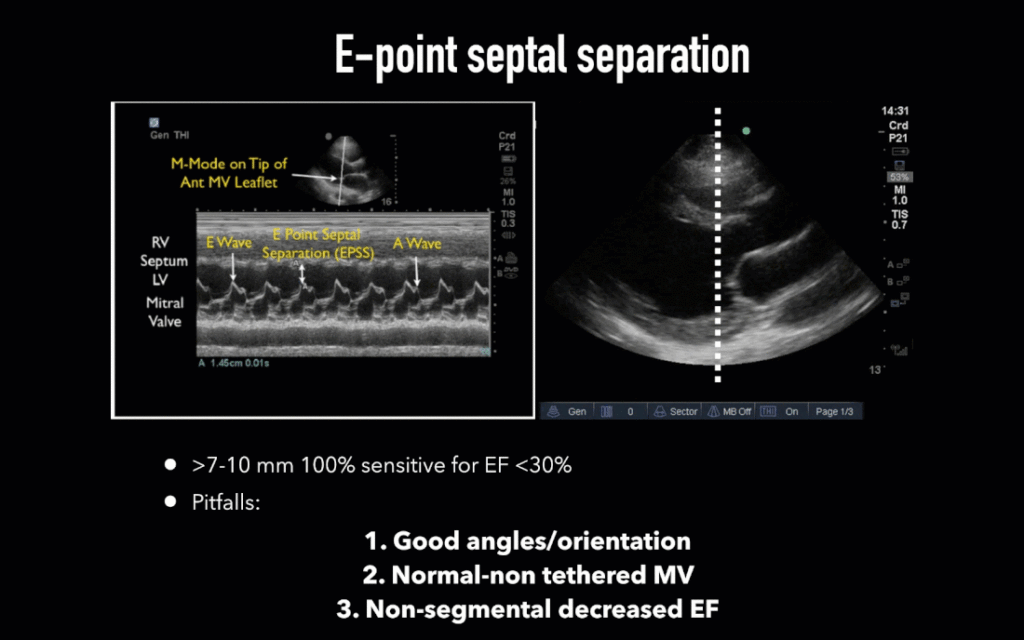
参照リンク:目測による左室収縮能評価(eye ball ejection fractionとしてのEPSS)
Step 3:右室負荷所見の有無:左室と右室の比(肺血栓塞栓症か?)
→短軸像
・正常では左室:右室=1:0.6
↓
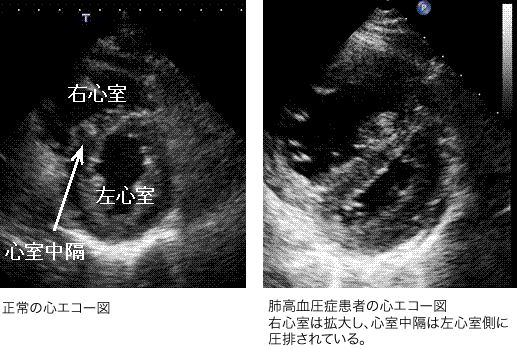
左室と右室が同じくらいなら右室拡張
D-shape (中隔が圧排されて左室がD型になる)
参照(このサイトより引用):https://cardiovasc.m.u-tokyo.ac.jp/consultation/diseases/pulmonary-hypertension
参考文献:非常に分かり易い
コメント