ガイドライン
便通異常症診療ガイドライン2023―慢性便秘症
監修・著編者 日本消化管学会
※ まずは薬剤性便秘の除外
便秘を惹起しうる薬剤
・鎮痛薬:NSAIDs、麻薬
・抗コリン薬:鎮痙薬、抗うつ薬、抗精神病薬、抗パーキンソン病
・降圧薬:カルシウム拮抗薬、メチルドパ
・抗てんかん薬
・抗ヒスタミン薬
・利尿薬
・金属イオン(制酸薬、スクラルファート)
便秘のred flag sign(警告症状・徴候)
・排便習慣の急激な変化
・血便
・6ヶ月以内の予期せぬ3kg以上の体重減少
・発熱
・関節痛
・異常な身体所見(腹部腫瘤の触知、腹部の波動、直腸指診による腫瘤の触知、
血液の付着など)
「便が出ない(排便回数減少型)」のか「便を出せない(排便困難型)」のかの見極め
・直腸内に便が貯留していることは異常
・「便を出せない(排便困難型)」を確認する一番の方法は、便意がない普段から直腸に便が貯留していることを証明すること
直腸エコー検査
・膝屈曲
・膀胱に尿が貯まった状態が観察しやすい
・コンベックスプローベを使用
・恥骨直上部にプローブを横方向に置き、尾側に10~30°傾ける
3段階評価プロトコル
① 膀胱の背側に輪状に低エコー域が見えれば「便貯留なし」
② 半月状、モザイク状の高エコー域が見えれば「普通便もしくはガスの貯留」
→浣腸、坐剤を検討
③ 音響陰影を伴った三日月型の高エコー域が見えれば「硬便の貯留」
→摘便後に浣腸、坐剤を使用し、再発防止のために緩下剤追加を検討
患者指導
「週3回以上排便があれば病的ではない」と伝える
・「機能性便秘」の定義は「週3回未満」の排便頻度
起立反射、胃結腸反射の利用
・普段は便は、下行結腸からS状結腸に主に貯まっている。
・また直腸から肛門に移行する部分は、恥骨直腸筋により前方へ引き寄せられて、ある一定の角度をもち(直腸肛門角)、便が肛門へ簡単に移動できなくなっている。また肛門部は内肛門括約筋、外肛門括約筋の力で閉じている。
・起床の刺激による「起立反射」と、食後の胃拡張の刺激による「胃結腸反射」に、横行結腸からS状結腸にかけて強い蠕動運動が生じる。
・そのため、起床後1時間以内に朝食を摂取し、食事の30分後にトイレに座ることを勧める
・座る時間は5分以内に留める(痔核、脱肛を予防するため)。
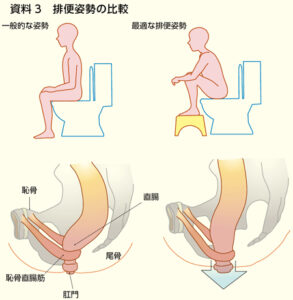
排便姿勢
・前傾姿勢をとると直腸肛門角が直線に近づき排便がスムーズになる
食事
・食物繊維の十分な摂取
野菜、果物、ひじき、こんにゃく、ナッツ、食物繊維入りサプリ、ブラン(小麦表皮)、レーズン
・成人の食物繊維の目標量は男性21g、女性18g以上。
・適度な水分摂取量は食事以外に1.0~1.5L/日
運動
・有酸素運動(ウォーキング、ジョギング)
・ヨガやストレッチ(大腸そのものに刺激を与えるような体幹を捻じる運動や腹筋運動)
・適度な運動と骨盤底筋群強化
・腹壁マッサージ(大腸の蠕動運動の方向に沿って「の」の字を描く)
薬物治療の原則
第1選択は「浸透圧性下剤」、第2選択は「上皮機能変容薬または胆汁酸トランスポーター阻害薬」
・塩類下剤の「マグミット、重カマ」、糖類下剤の「ラクツロース(ラグノス®︎)」、高分子化合物「ポリエチレングリコール(モビコール®︎)」が基本。
・高齢者で慢性便秘の場合、酸化マグネシウムでは高マグネシウム血症をきたす危険性があるため、他の浸透圧性下剤に切り替える(ポリエチレングリコール製剤、ラクツロースなど)
刺激性下剤は頓用や短期間の使用に限定する
・刺激性下剤の成分であるアントラキノン系薬剤(プルゼニド®、センノシド®、アローゼン®)は
、その過剰摂取により慢性的な腸管の弛緩や拡張を引き起こす。さらに腸管の形態異常からさらなる便秘を生じ、下剤の内服量が増加することがある。
・また刺激性下剤は長期使用による耐性が生じやすい。
・また消化管粘膜に色素が沈着し、偽性メラノーシスがみられることがる。
→刺激性下剤の使用は「短期入院時」や「大腸内視鏡検査前処置」など限られた場面で、短期間の使用に留める必要がある。
・毎日服用し便の硬さを調節した上で、刺激性下剤は3日から5日に1回ほどの頓服使用にとどめ、副作用を起こさない方向で進める。
第一選択:浸透圧性下剤
① 塩類下剤:酸化マグネシウム
酸化マグネシウム(マグミット、重カマ)
・効果発現8~10時間
・作用発現には胃酸が必要であり、胃酸抑制薬を併用している患者ではより高用量が必要になる
・酸化マグネシウムの用量が「1.650㎎/日以上」(大体1.5g/日以上)では高マグネシウム血症を来す危険性がある
・高マグネシウム血症により、意識障害や徐脈性不整脈が生じる可能性がある
Rp)
1日1~2g 分2~3または、就寝前1回
② 糖類下剤:ラクツロース
ラグノス®NF経口ゼリー、モニラック®
作用機序
ラクツロースは、小腸で分解・吸収されることなく大腸に達し、ラクツロース未変化体の浸透圧作用により腸内への水の移動を促進する。また、ラクツロース未変化体は、腸内細菌によって分解され、乳酸などの有機酸を産生し、浸透圧を高めるとともに、腸管の蠕動運動を促進し、浸透圧性下剤としての作用を示す。
さらに、産生された有機酸によりpHが低下し、ビフィズス菌、乳酸菌の増加及び腸内環境の改善が認められ、アンモニア産生菌の発育を抑制し、アンモニアの吸収を抑制することにより、血中アンモニア濃度の低下作用を示す。
・効果発現24~48時間
ラグノス®NF経口ゼリー
・嚥下障害のある患者で有効
・1回2包(24g)1日2回から開始、最大1日6包(72g)まで
モニラック®、モニラック・シロップ65%®
小児:1日0.5〜2mL/kg(325〜1300mg/kg)を3回に分けて服用します。服用量は便性状により適宜増減されます。
③ 高分子化合物:ポリエチレングリコール(モビコール®)
モビコール配合内用剤 LD モビコール配合内用剤 HDを服用される方へ
ポリエチレングリコール(モビコール®)
・腸管で吸収されないため全身性の副作用が極めて少なく、電解質異常のリスクも低いため、高齢者にも使いやすい。
・小児では第一選択
・高齢者や腎機能障害では第1選択
・高齢者、心機能障害、腎機能障害例でも使いやすい
・約60mLの水に溶解する必要性があり
・また塩味がある(りんごジュースに溶解するとよい)
成人(12歳以上~)
・初回1日1回、LD2包(またはHD1包)。
・以降症状に応じて1~2包を1日1~3回(通常LD1回2包 1日2回)
・最大1日LD4包、HD2包まで
小児(2~12歳未満):小児では第1選択
・1日1~3回、最大1日LD4包(HD2包)
第2選択:上皮機能変容薬(アミティーザ®、リンゼス®)、胆汁酸トランスポーター阻害薬(グーフィス®)
・腸管上皮の水分分泌を促進することで、便の輸送を助ける薬剤
ルビプロストン(アミティーザ®)
・上皮機能変容薬(腸管内への塩化物イオンの分泌を促進することで、消化管内の水分量を増加させて排便を促す)
・効果発現:24時間以内
・上皮機能変容薬
・服用開始後に嘔気(特に若年女性で高頻度)がみられることが多いため、1日1回夕食後12~24µgから開始
・妊婦には禁忌
・肝機能障害、腎機能障害例には慎重投与
・1週間~10日間程で通常量(1回24µg 1日2回)に増量すると副作用が軽減される。
Rp)アミティーザ®
1日1回夕食後12~24µgから開始
1週間~10日間程で通常量(1回24µg 1日2回)に増量
リナクロチド(リンゼズ®)
・上皮機能変容薬(腸管内への塩化物イオンの分泌を促進することで、消化管内の水分量を増加させて排便を促す)
・内臓知覚過敏を改善する効果があり、便秘型過敏性腸症候群(IBS)に効果がある。
・腹部不快感の強い便秘患者に有効。
・腸管内への水分分泌促進、大腸痛覚過敏改善作用
・1日1回、2錠 食前(症状により1錠に減量)
寝る前や頓用(例えば下痢・便秘を繰り返す人の便秘のとき)で服用OKだが、
※効果発現には個人差があるので、まずは朝食前で開始し、その後の何時間後に排便状況をみて調整する
※ 食後内服の方が排便回数が増えて軟便となって下剤としての効果が高い
胆汁酸トランスポーター阻害薬(エロビキシバット:グーフィス®)
・回腸末端での胆汁酸の再吸収を阻害し、大腸へ流入する胆汁酸を増加させ、腸管内の水分分泌と蠕動運動を促進することで排便を促す。
・直腸に到達する胆汁酸濃度が上昇することで直腸伸展刺激への感度を高め、便意の感受性を高める作用も報告
→糖尿病やパーキンソン病などの腸管蠕動が低下した症候性便秘に有効な可能性がある
・胆汁酸が分泌される前に投与しておくことが望ましいため、食前投与が必須。
・下痢や腹痛などの副作用が発現しやすいため、高齢者や腎機能低下例では少量からの投与を検討する。
例)エロビキシバット(グーフィス®)
5~10mg 1日1回食前
最大15mgまで
補助的に使用する薬剤
プロバイオティクス
・ラックビー、ミヤBMなど
・慢性便秘や腹部膨満に効果があるとされる。
膨張性下剤(ポリフル®)
・ポリカルボフィルカルシウム(ポリフル®)
・便秘型過敏性腸症候群にたいして保険適応
・消化管内で吸収されず、便の水分量を増加させる。
・腹部膨満や口渇の副作用があり、また腎機能低下時には高カルシウム血症に対する注意が必要。
例)
錠剤:1回1~3錠を1日3回(1日3~6錠)
顆粒剤:1回0.5~1gを1日3回(1日1.5~3g)
オピオイド誘発性便秘症(OIC)
・オピオイドの副作用による便秘症
・オピオイドが消化管のμ受容体に結合すると腸蠕動運動や腸液分泌の低下を招き、便秘を来す。
・経口強オピオイド鎮痛薬を服用した患者の約40%に便秘症が発症する
・OICは耐性が生じないため、永久的に対策を講じる必要がある
対策
1)便秘が生じにくい種類のオピオイド(フェンタニル、タペンタドール)にオピオイドスイッチする
2)あらかじめ酸化マグネシウムやセンノサイドなどを頓用で処方する
・これが頻回になるようなら、3)を処方
3)OIC治療薬であるナルデメジン(スインプロイク®)を処方する
・ナルデメジンは消化管のオピオイド受容体(末梢性μオピオイド受容体)に結合し拮抗することによりOICを改善する
・中枢性のμ受容体は拮抗しないため、鎮痛作用を減弱することはない
・1回0.2㎎を朝食後に定期内服

レジデントノート増刊 Vol.24 No.2 厳選! 日常治療薬の正しい使い方〜作用機序から納得! 外来・病棟の処方に自信がもてる30テーマ – 2022/3/23




コメント