参照ホームページ:
「新型コロナウイルス感染症(COVID-19)診療の手引き・第9.0版」(厚生労働省健康局)
検査について
検査の感度、特異度
・PCR検査の感度は70%前後(強く疑う例では1回のPCR検査陰性でも除外できない)
最適な検体の種類
・一般的には「鼻咽頭ぬぐい液」「唾液」「喀痰」がある
・「唾液」は「鼻咽頭ぬぐい液」と感度が同等とされる。
最適な検査時期
・ウイルスの増殖は発症前~発症5日前後がピーク
・発症から長期間経過した場合はPCR、抗原検査で陰性となる可能性が高まる
症状と鑑別診断
症状の特徴
・最初の2,3日の症状だけで風邪と区別することは不可能(流行状況や暴露歴から判断)
・無症状の場合もある
・味覚、嗅覚異常は特異性が高い
・下痢
・前頭部頭痛
・経過が長い(1週間以上)傾向がある
・happy hypoxemia
呼吸苦の訴えがなくても、SpO2の著明な低下を認める(↔通常の風邪では認めない)
・ワクチンを打っていない高齢者(50歳以上)が「風邪をひいた」といって来院した場合は、早目の検査が推奨される
COVID-19肺炎
・胸膜直下を中心とした多発性、びまん性のすりガラス陰影を呈する
・上葉から下葉までどこにでも発症する
・多くは両側性に存在する
・またすりガラス陰影に浸潤衛を伴うことも多く、その中に気管支透亮像や牽引性気管支拡張像を呈する
・肺炎の改善に伴い陰影の濃度が高くなる
・初期の段階では単純X線で肺炎像を確認するのは困難な場合が多い
・約80%は軽症で、約20%が中等症以上として酸素投与が必要になる。その中の5%が重症化し、人工呼吸器や人工肺などのICU管理が必要になる
・重症化によりARDSを呈する
鑑別疾患
・発熱+上気道症状→ウイルス性上気道炎(いわゆる「風邪」)
・発熱+嗅覚障害→急性副鼻腔炎
・高熱、上気道症状、筋肉痛→インフルエンザ
・発熱のみ(気道症状に乏しい)→感染性心内膜炎、椎体炎、胆管炎/胆嚢炎、前立腺炎(熱源不明の原因になりやすい疾患)
・重症肺炎(人工呼吸器が必要)→肺炎球菌性肺炎、レジオネラ肺炎
・両側すりガラス陰影(ground-glass opacity:GGO)→ウイルス性肺炎、ニューモシスチス肺炎、特発性間質性肺炎、好酸球性肺炎、薬剤性肺連
・乾性咳+一部GGO→マイコプラズマ肺炎
・両側バタフライ陰影+一部GGO→急性心不全
重症度分類とマネジメント
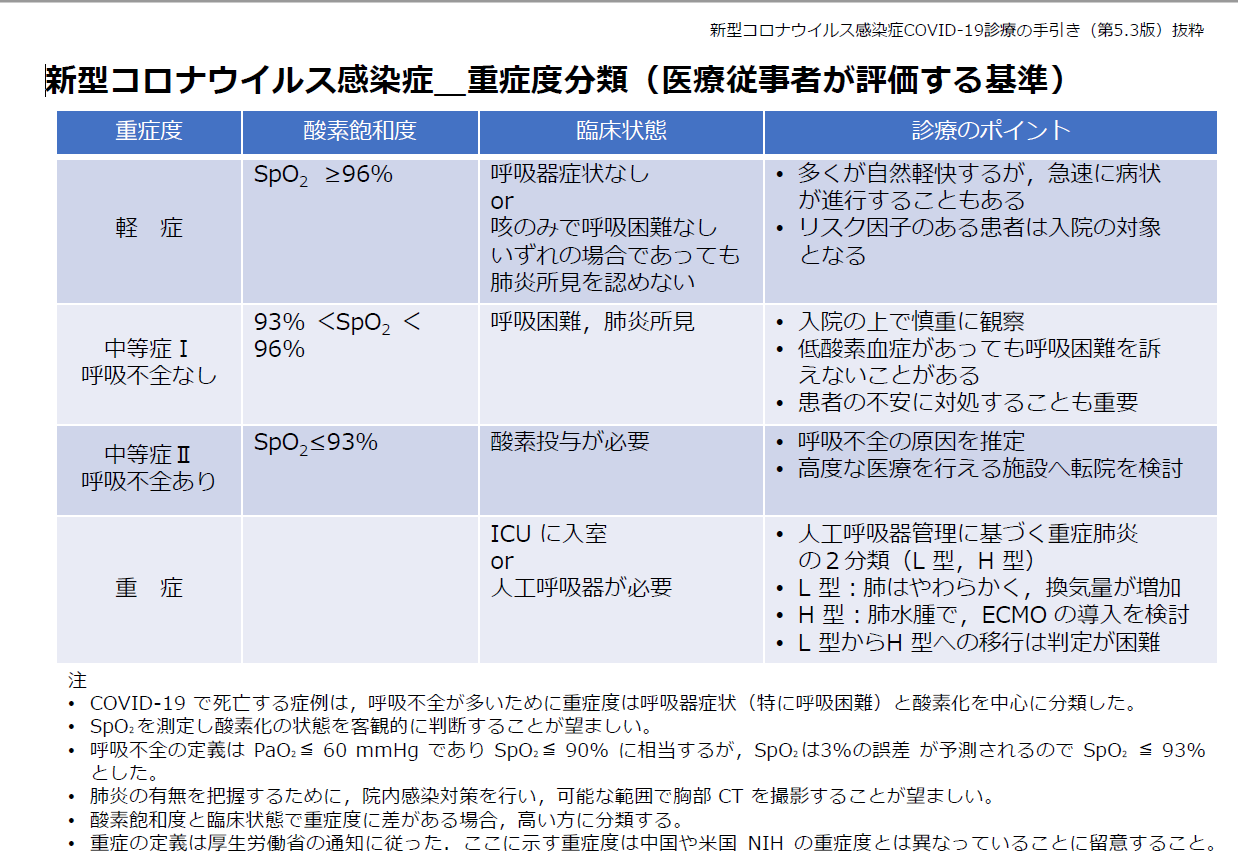
重症度分類
参照(このサイトより引用):https://www.pref.nagasaki.jp/shared/uploads/2021/09/1630914994.pdf
検査
・一般血液、尿検査、生化学検査、血清検査、凝固関連、血液培養などを必要に応じて行う。
・リンパ球数の低下、CRP、 フェリチン、D ダイマー、LDH、KL-6、IFN- λ 3 などの上昇は重症化あるいは 予後不良因子として知られている。
・血清 KL-6 値は,肺傷害の程度,および炎症の程度と関連し,また肺の換気機能を反映することから、肺病変の進行の程度を反映するマーカーとなりうる。
治薬薬
抗SARS-CoV-2薬の薬理作用:2種類の作用機序
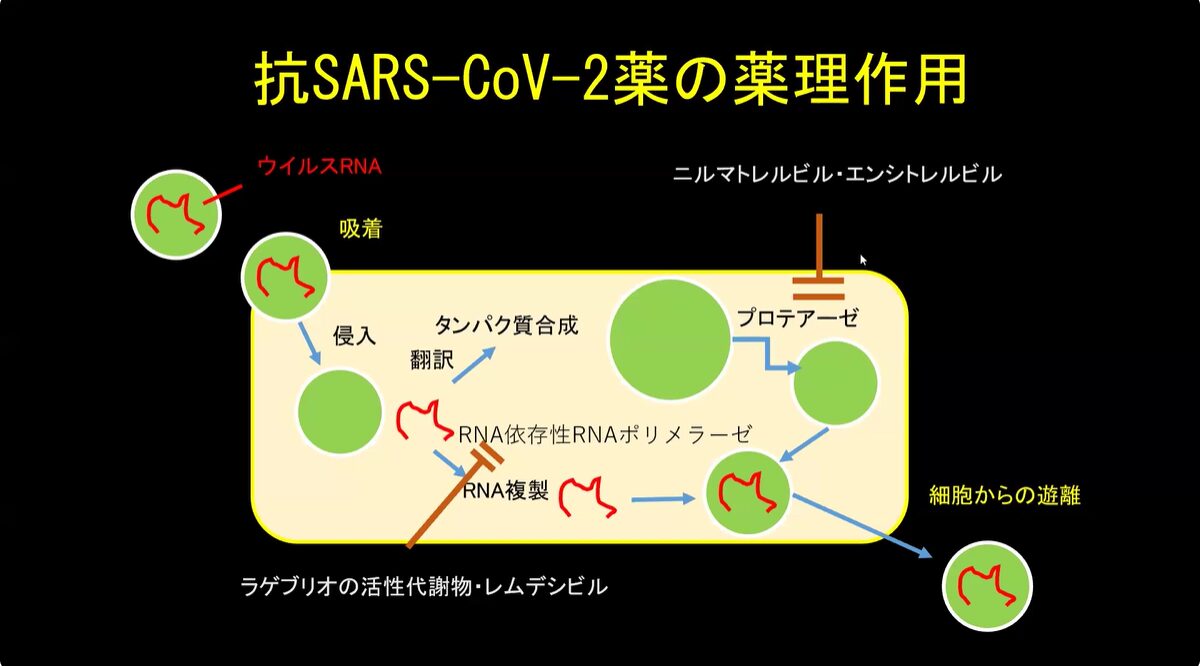
プロテアーゼ阻害:
・二ルマトレルビル/リトナビル(パキロビットパック®)
・エンシトレルビル(ゾコーバ®)
RNA依存性RNAポリメラーゼ阻害:
・モルヌプラビル(ラゲブリオ®)
・レムデシビル(ベルクリー点滴静注®)
ウイルス複製阻害
① エンシトレルビル(ゾコーバ®)
・発症から3日以内
・重症化リスク因子のない軽症から中等症の新型コロナウイルス感染症患者
・コロナが発症してから3日(72時間)以内に服用すると、主な症状である鼻水や鼻詰まり、のどの痛み、咳、発熱、倦怠感が出る期間を1日(24時間)短縮できるとされる。
・投与の対象となるのは「12歳以上」とされているので、小さなお子さんは使えません。
・1日目に「3錠(375mg)」を飲み、その後、2日目〜5日目には「1錠(125mg)」を飲みます(計5日間)

・禁忌
本剤の成分に過敏症
妊娠可能女性・妊婦
特定の薬剤を投与中
+腎または肝機能障害
コルヒチンを投与中
② ニルマトレルビル/リトナビル(パキロビットパック®)
参照:パキロビッド®パック 投与前チェックシート
・経口薬
・ハイリスクの軽症~中等症Ⅰ(入院・死亡を89%減少)
・軽症例の第1選択
・併用禁忌多数
・ラゲブリオより効果は高い
・成人及び12歳以上かつ体重40kg以上の小児には、ニルマトレルビルとして1回300mg及びリトナビルとして1回100mgを同時に1日2回、5日間経口投与
・eGFR 30-60 mL/分の場合は減量が必要(N の 1 回量が 150mg)、eGFR 30 mL/分未満の場合は使用不可
・「パキロビッド®パック600」はパキロビッド®パックと同等のニルマトレルビル1回300mg(1日600mg)の製剤。「パキロビッド®パック300」はニルマトレルビルとして1回150mgの製剤(1日300mg)で、中等度の腎機能障害[eGFR(推算糸球体ろ過量)30mL/min以上60mL/min未満]の患者さん用パッケージ。これにより、これまでのように腎機能障害の患者さんに対するニルマトレルビルの投与量を調整するために、パキロビッド®パックからニルマトレルビル錠を抜き取る必要がなくなりました。

③ レムデシビル(ベルクリー点滴静注®)
・注射薬(エボラ出血熱の治療薬として開発されていた)
・重症化リスクが高い場合
・軽症~重症
・肺炎患者の回復までの期間を5日短縮
・軽症者の入院・死亡を87%減少
・ラゲブリオより効果は高い
効能又は効果に関連する注意
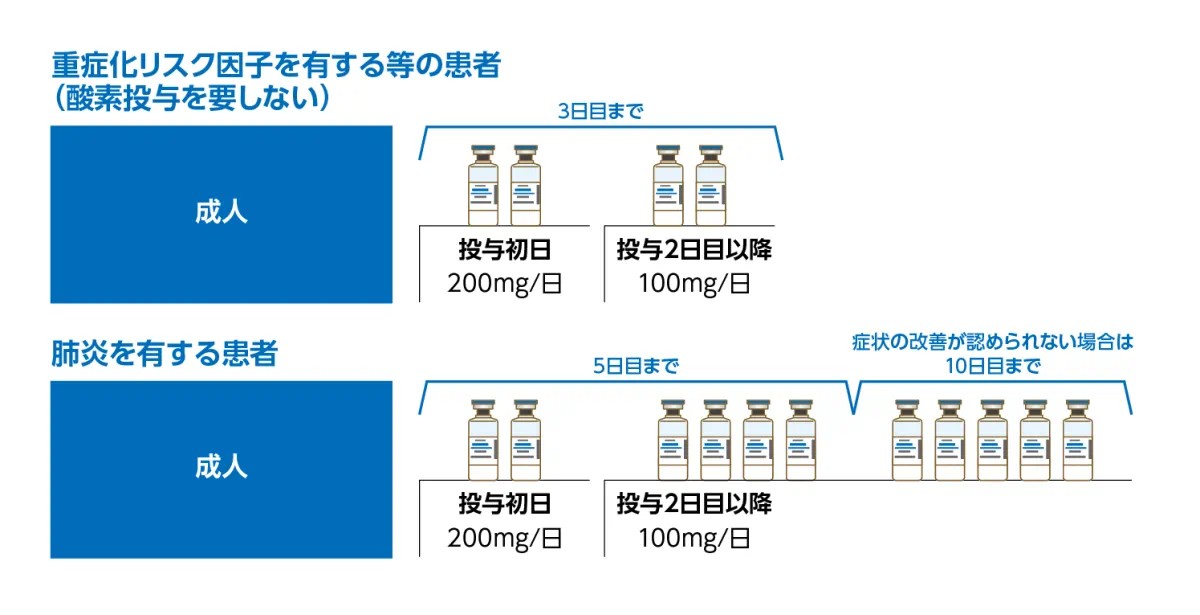
・通常、成人及び体重40kg以上の小児にはレムデシビルとして、投与初日に200mgを、投与2日目以降は100mgを1日1回点滴静注する。
・1回30分から120分かけて点滴静注する
・軽症でも重症化リスク因子を有する等の患者さんは3日目までの投与、肺炎を発症している患者さんは5日目までの投与となります。 なお、症状の改善が認められない場合には10日目まで投与可能。
・通常、体重3.5kg以上40kg未満の小児にはレムデシビルとして、投与初日に5mg/kgを、投与2日目以降は2.5mg/kgを1日1回点滴静注する。
・腎不全(eGFR 30 mL/分未満)の場合は投与量調整が必要
投与法:
① 軽症(酸素投与を要しない)が、リスク因子を有する等の患者
SARS-CoV-2による感染症の症状が発現してから速やかに投与を開始し、3日間投与する。
② SARS-CoV-2による肺炎を有する患者
SARS-CoV-2による肺炎を有する患者では、目安として5日間投与し、症状の改善が認められない場合には最大10日間まで投与する。
溶解方法
準備するもの
・ベクルリー点滴静注用(100mg/V)
投与初日2本(200mg)
投与2日目以降1本(100mg)
・注射用水(19mL/1バイアル)
投与初日2本(38mL)
投与2日目以降1本(19mL)
ベクルリー1Vを注射用水19mLで溶解し、生食100mLに入れる
・輸液バッグ
生理食塩液100mL
④ モルヌプラビル(ラゲブリオ®)
・経口投与のCOVID-19治療薬
モルヌピラビルは、リボヌクレオシドアナログであり、SARS-CoV-2 における RNA依存性 RNA ポリメラーゼに作用することにより、ウイルス RNA の配列に変異を導入し、ウイルスの増殖を阻害する。
・ハイリスクの軽症~中等症Ⅰ(入院・死亡を30-50%減少)
・通院による点滴治療が困難なため、レムデシビル(ベルクリー点滴静注®)が使用できない場合
・2022年9月16日から一般流通が開始されたため、通常の処方が可能。
・用量:1回4カプセルを 1日2回、5日間
(腎機能障害患者、肝機能障害患者での用量調節は不要)
投与が必要と考えられる患者:
ラゲブリオの投与の対象となるのは、1)の条件を満たす方で、2)の重症化リスク因子を有し本剤の投与が必要と考える方が対象。
1)次の条件を満たす方
18歳以上
妊婦又は妊娠している可能性がない
2)次のいずれかの重症化リスク因子を有する方※
61歳以上
活動性の癌(免疫抑制又は高い死亡率を伴わない癌は除く)
慢性腎臓病
慢性閉塞性肺疾患
肥満(BMI30kg/m2以上)
重篤な心疾患(心不全、冠動脈疾患又は心筋症)
糖尿病
ダウン症
脳神経疾患(多発性硬化症、ハンチントン病、重症筋無力症等)
コントロール不良のHIV感染症およびAIDS
肝硬変等の重度の肝臓疾患
臓器移植後、骨髄移植、幹細胞移植後 等
炎症治療
・ステロイド(デキサメサゾン(デカドロン®))
・抗IL-6阻害薬(トシリズマブ(アクテムラ®))
血栓傾向抑制
・動脈、静脈ともに血栓傾向となる
・肺塞栓症、肺血栓症が最多
<具体的治療法>
・VTE予防のため、予防的抗凝固療法を行う(ヘパリンカルシウム皮下注®など:未分画ヘパリン)
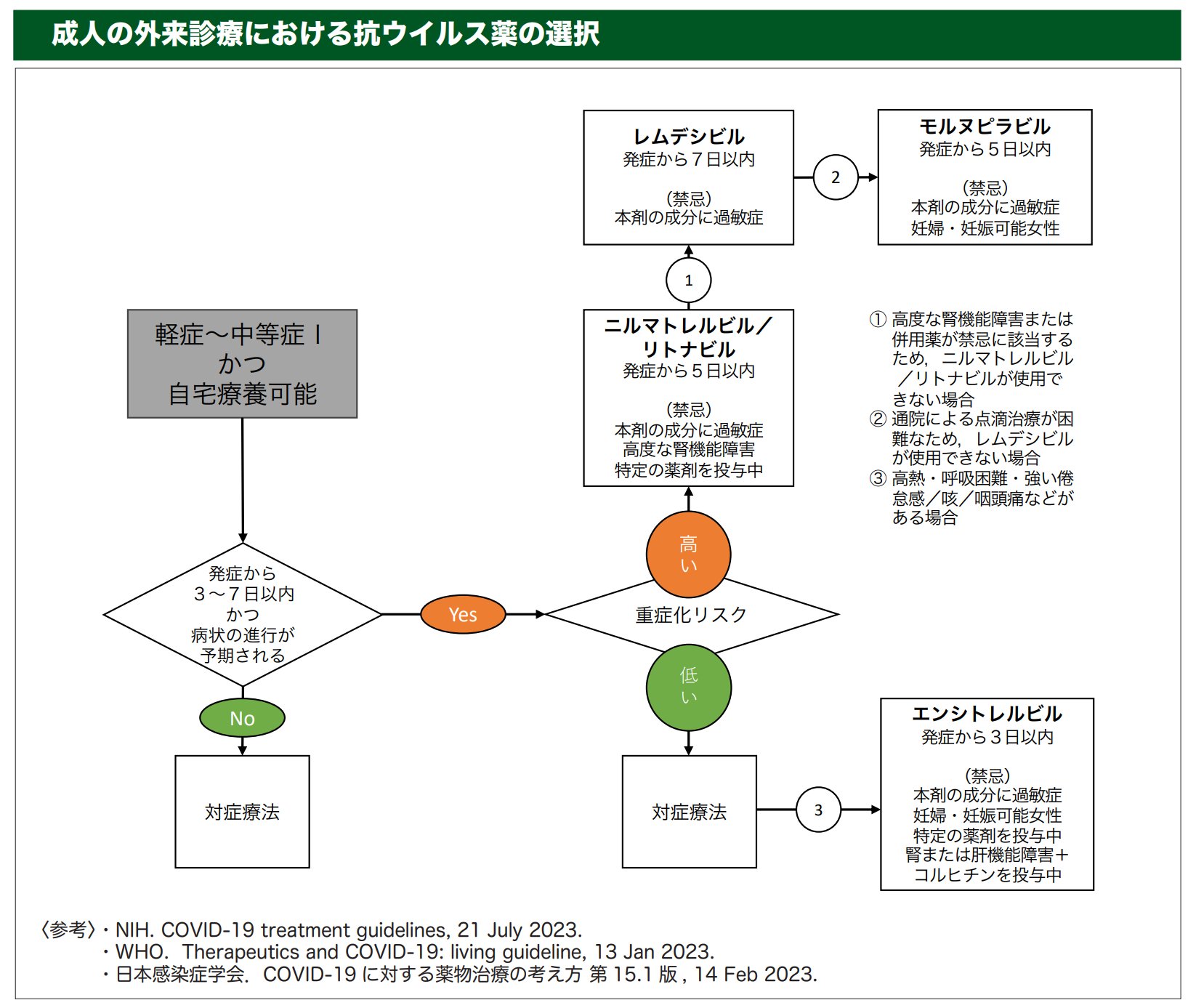
成人の外来診療における治療
参照: 新型コロナウイルス(COVID-19)診療の手引き・第10.0 版
・重症化リスクを有する等、各薬剤の投与が必要と考えられる患者に対しては、解熱鎮痛薬等の他にも、重症化予防のため、経口抗ウイルス薬の処方についても検討すること
新型コロナウイルス感染症感染者の療養終了・退院基準について
「発症日」とは?
有症状の場合
発熱・のどの痛み等新型コロナウイルス感染症の症状が出た日を「0日目」とする
無症状の場合
抗原検査キットやPCR検査等を実施した検体採取日を「0日目」とする
(1)症状のある方
①入院、入所していない方 (令和4年9月7日から変更)
・発症日から7日間経過し、かつ、症状軽快後24時間経過した場合には、8日目から療養解除を可能とします。
・ただし、発症日から10日間が経過するまでは感染リスクが残存することから、検温など自身による健康状態の確認や、高齢者等ハイリスク者との接触、ハイリスク施設への不要不急の訪問、感染リスクの高い場所の利用や会食等を避け、マスクを着用するなど、自主的な感染予防行動の徹底をお願いいたします。
②入院している方 (高齢者施設に入所している方を含む)
・発症日から10日間経過し、かつ症状軽快後72時間経過した場合に、11日目から療養解除を可能とします。
※ 高齢者施設に入所している方を含みます
※ 『症状軽快』とは、解熱剤を使用せずに解熱し、かつ、呼吸器症状が改善傾向にあることをいう
※ ①・②とも、人工呼吸器等による治療を行った場合を除きます。
(2)症状のない方
・検体採取日から7日間を経過した場合には、8日目に療養解除を可能とします。(従来から変更無し)
・加えて、検体採取日から5日目の検査キットによる検査で陰性を確認した場合には、5日間経過後(6日目)に療養解除を可能とします。
・ただし、検体採取日から7日間経過するまでは感染リスクが残存することから、検温など自身による健康状態の確認や、高齢者等ハイリスク者との接触、ハイリスク施設への不要不急の訪問、感染リスクの高い場所の利用や会食等を避けること、マスクを着用すること等、自主的な感染予防行動の徹底をお願いいたします。(令和4年9月7日から変更)
※ 陰性化確認のための検査について
・新型コロナウイルス感染症は、無症状及び軽症・中等症においては現行の療養解除基準を満たした症例では、他者へ感染のリスクは極めて低いとされています。
・そのため、保健所において療養解除の際に「陰性を確認するための検査」は実施しておりません。
陰性化確認のための検査を受けたい場合には、自己負担(保険適用外)となります。
コメント