大腸憩室
大腸憩室について(人間ドック学会専門医試験):
・大腸憩室の大半は仮性憩室である(粘膜および粘膜下層が腸壁の筋層を越えて突出したもの)
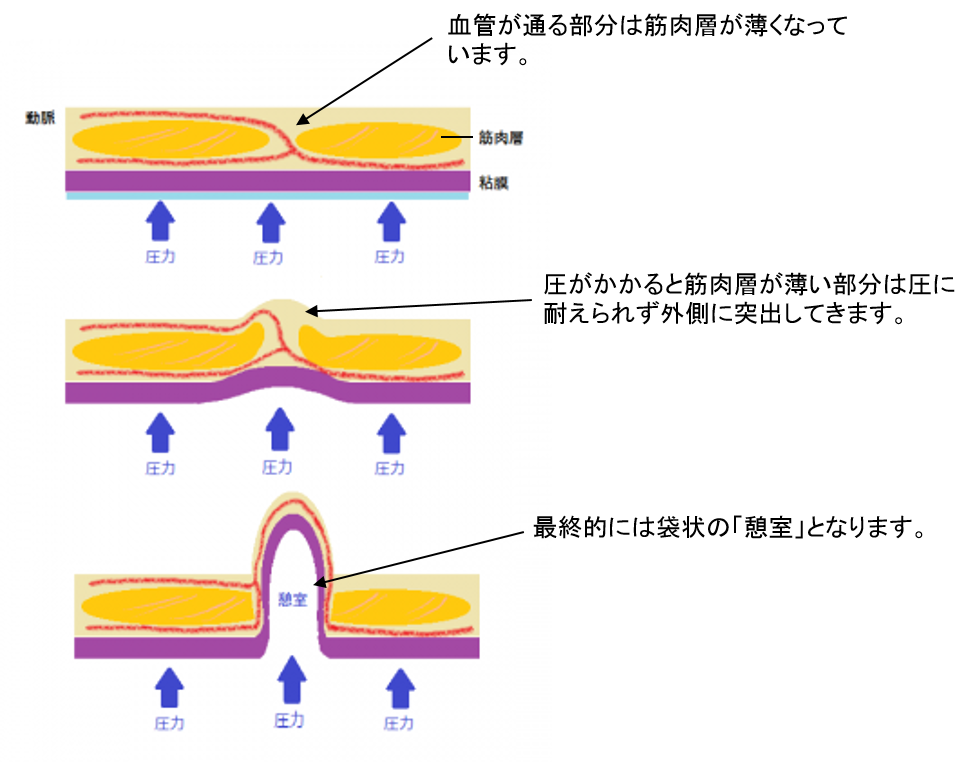
・本邦では、右側結腸(上行結腸〜肝彎曲)にできやすく、しばしば虫垂炎との鑑別が問題となることがある。
加齢とともに左側(下行結腸〜S状結腸)にも発生する割合が増加する。
欧米人では左側に多いとされ、近年の食生活の変化や生活様式の欧米化に伴い、日本でも左側結腸型が増えているといわれている。
・大腸憩室の保有率は日本人全体で約24%とされ、年齢とともに上昇する。
・欧米人に比較して少ないとされる一方で、年々増加傾向ともいわれている
・発生には食物繊維摂取の低下が関与すると考えられている
・大半の症例は無症候で経過する。
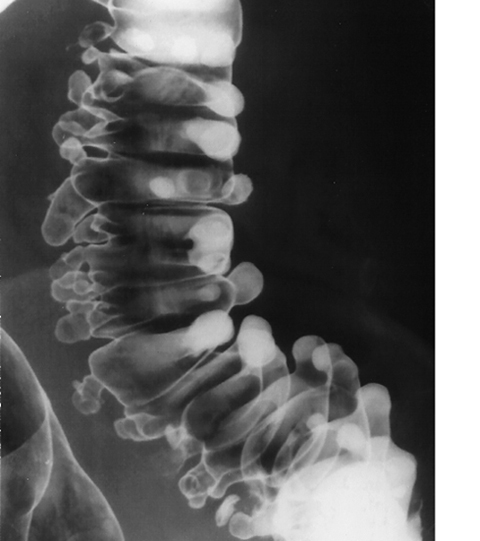
・検出能は内視鏡よりも注腸造影の方が高い。
疫学
・大腸憩室の保有率は日本人全体で約24%とされ、年齢とともに上昇する。
・欧米人に比較して少ないとされる一方で、年々増加傾向ともいわれている
・食物繊維摂取の低下が関与すると考えられている
・本邦では、右側結腸(上行結腸〜肝彎曲)にできやすく、しばしば虫垂炎との鑑別が問題となることがある
・加齢とともに左側(下行結腸〜S状結腸)にも発生する割合が増加する。
・欧米人では左側に多いとされ、近年の食生活の変化や生活様式の欧米化に伴い、日本でも左側結腸型が増えているといわれている。
・仮性憩室が大半(粘膜および粘膜下層が腸壁の筋層を越えて突出したもの)
症状
・大半は無症候で経過する
・発症早期には、間欠痛(内臓痛)を呈するが、進行すると限局性腹膜炎から持続痛を呈するようになる
・虫垂炎のような痛みの部位の移動がない(鑑別点)
・微熱を認め、血液検査で軽度の白血球増加を認めるが、正常範囲のこともある(~45%)
検査
・注腸造影検査が内視鏡より検出能に優れている
単純性と複雑性
症状、腹部診察所見、CT所見から複雑性の要素がないかを確認する
複雑性の要素:
・狭窄
・膿瘍
・穿孔
・腹膜炎の合併
原因微生物と抗菌薬
・腸管内グラム陰性桿菌、嫌気性菌がメイン
→これらをカバーするアンピシリン・スルバクタムやセフメタゾール、セフトリアキソン+メトロニダゾールなど
・単純性で軽症例では内服抗菌薬で外来フォローも可
アモキシシリン・クラブラン酸 1回250㎎ 1日3回+アモキシシリン 1回250㎎ 1日3回毎食後
・医療曝露が濃厚な例や重症例、穿孔が疑われる例ではESBL産生大腸菌や耐性グラム陰性桿菌のカバーが必要
→タゾバクタム・ピペラシリン、カルバペネム系
大腸癌の合併に注意
・憩室炎治療後の患者の2.1%に大腸癌合併を認める(一般のスクリーニングより高率)
・年齢や過去の大腸内視鏡検査などから必要と考えられるケースでは憩室炎治療後に大腸内視鏡検査を行うことが必要

コメント