法定健診とは
・「法定健診」とは、「労働安全衛生法」により定められた健康診断を指します。
・事業者には、すべての労働者に対し「雇い入れ時」および「年に1回の定期健康診断」を実施することが義務づけられています。
・法定健診は病気の発見を目的としたものです。
・法定健診は「一般健康診断」と「特殊健康診断」に分けられる。
・「一般健康診断」は労働者の一般的な健康状態を調べる検査で、「特殊健康診断」は特定の有害業務に従事する労働者の健康障害を予防・早期発見するための検査です。
「特定業務従事者健康診断」と「特殊健康診断」との違い
・「特定業務従事者健康診断」は、「特定業務」として定められた業務に従事する労働者が受ける健康診断のことです。通常行なわれる健康診断と検査項目は同じですが、実施される頻度に違いがあります。通常の健康診断は、雇入れ時と年に1回定期的に実施されますが、特定業務従事者健康診断は、当該業務への配置替え、および6ヵ月以内ごとに1回定期的に受診しなければなりません。
・「特殊健康診断」は一般健康診断の中には含まれない特別な健康診断です。労働安全衛生法第66条第2項・第3項に基づき、特定の有害業務に従事する労働者のみが対象となり、より専門的な健康管理が求められます。
・特殊健康診断は通常の健康診断とは異なり、業務に関連する有害物質や作業環境に特化した検査項目が含まれているため、より専門的な検査が行われます。また、6か月以内に一回の頻度での実施が必須です。
・特殊健康診断は、その他の健康診断とは違う種類に分類されることを認識しましょう。
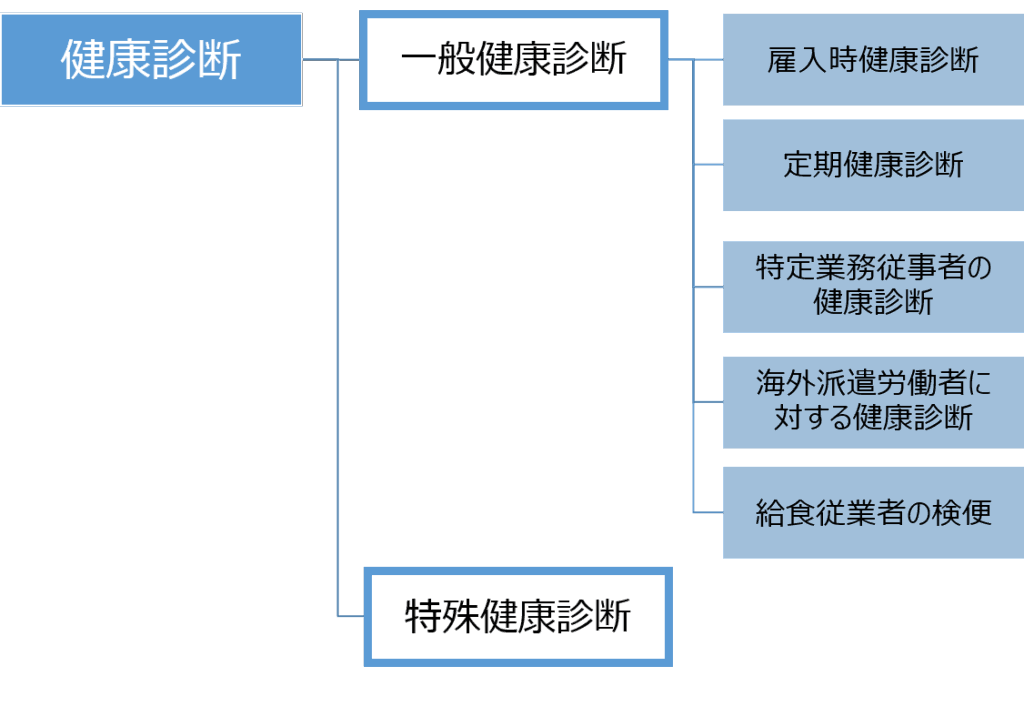
一般健康診断
一般健康診断とは、事業主が労働者に対して実施することが法律(労働安全衛生規則)により義務づけられている健康診断の事です。
一般健康診断の種類
一般健康診断の種類:
・雇入れ時健康診断(安衛則第43条)
・定期健康診断(同第44条)
・特定業務従事者健康診断(同第45条)
・海外派遣労働者健康診断(同第45条の2)
・給食従業員の検便(安衛則第47条)
注)「特定業務従事者健康診断」とは?
・特定業務従事者健康診断とは、「特定業務」として定められた業務に従事する労働者が受ける健康診断のことです。
・通常行なわれる健康診断と検査項目は同じですが、実施される頻度に違いがあります。通常の健康診断は、雇入れ時と年に1回定期的に実施されますが、特定業務従事者健康診断は、当該業務への配置替え、および6ヵ月以内ごとに1回定期的に受診しなければなりません。
対象業務
①多量の高熱物体を取り扱う業務及び著しく暑熱な場所における業務
②多量の低温物体を取り扱う業務及び著しく寒冷な場所における業務
③ラジウム放射線、エツクス線その他の有害放射線にさらされる業務
④土石、獣毛等のじんあい又は粉末を著しく飛散する場所における業務
⑤異常気圧下における業務
⑥さく岩機、鋲(びょう)打機等の使用によって、身体に著しい振動を与える業務
⑦重量物の取扱い等重激な業務
⑧ボイラー製造等強烈な騒音を発する場所における業務
⑨坑内における業務
⑩深夜業を含む業務
⑪水銀、砒(ひ)素、黄りん、弗(ふつ)化水素酸、塩酸、硝酸、硫酸、青酸、か性アルカリ、石炭酸その他これらに準ずる有害物を取り扱う業務
⑫鉛、水銀、クロム、砒(ひ)素、黄りん、弗(ふつ)化水素、塩素、塩酸、硝酸、亜硫酸、硫酸、一酸化炭素、二硫化炭素、青酸、ベンゼン、アニリンその他これらに準ずる有害物のガス、蒸気又は粉じんを発散する場所における業務
⑬病原体によって汚染のおそれが著しい業務
⑭その他厚生労働大臣が定める業務
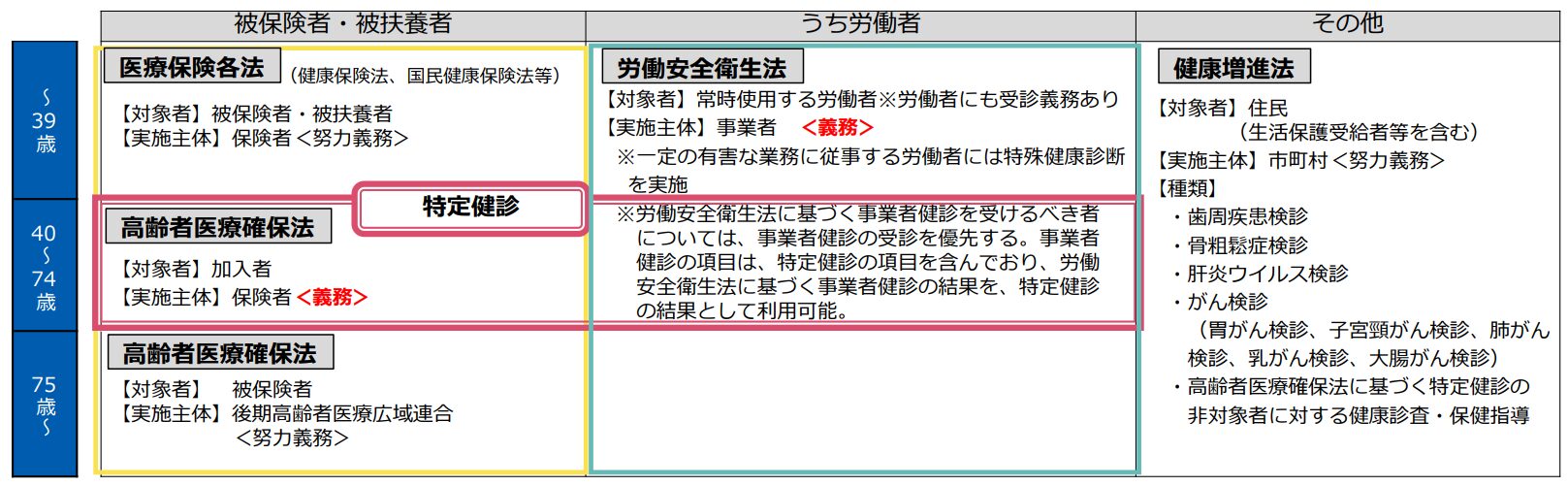
「一般健診」と「特定健診」の違いとは?
「一般健診」と「特定健診」の違い
・「一般健診」とは、「労働安全衛生法」により定められた健康診断を指します。事業者には、すべての労働者に対し「雇い入れ時」および「年に1回の定期健康診断」を実施することが義務づけられています。病気の発見を目的としたもの。
・一般健康診断とは、労働安全衛生法に基づいて、事業主が労働者に対して1年以内毎に1回、定期的に実施する健康診断です。20代~30代の人が毎年、1回受けているのがこの一般健康診断である。
・「特定健康診査」とは、メタボリックシンドロームに該当する人やその予備軍を減少させることを目的とした健診で、40〜74歳のすべての国民を対象とし、国民健康保険や各健康保険組合などの医療保険者に実施が義務づけられています。
・「特定健康診査」は糖尿病や脂質異常症といった生活習慣病のリスクに早めに気づくことで、重症化を防ぐことを主たる目的としています。
・「特定健康診査」ではメタボリックシンドロームに着目しているため、腹囲の測定が行われる。
・「一般健診」は病気の発見を目的としたものであるが、「特定健康診査」はメタボリックシンドロームに注目し、糖尿病など生活習慣病予防のための保健指導(特定保健指導)を必要とする人を抽出するために行われるため、「メタボ健診」とも呼ばれる。
・労働安全衛生法に基づく事業者健診を受けるべき者については、事業者健診の受診を優先する。事業者健診の項目は、特定健診の項目を含んでおり、労働安全衛生法に基づく事業者健診の結果を、特定健診の結果として利用可能。
一般健康診断の目的
労働安全衛生法に基づく定期健康診断等のあり方に関する検討会報告書
事業者にとっての目的
・労働安全衛生法に基づく一般の定期健康診断の目的は、常時使用する労働者について、その健康状態を把握し、労働時間の短縮、作業転換等の事後措置を行い、脳・心臓疾患の発症の防止、生活習慣病等の増悪防止を図ることである。
・事業者には労働者の健康を確保しなければならない安全配慮義務がある。また健康情報を労働者の適正配置に活用するためにも健康診断が必要である。
労働者にとっての目的
・労働安全衛生法に基づく一般の定期健康診断の目的は、自らの健康問題を把握して生活習慣の改善等を図り、脳・心臓疾患の発症の防止、生活習慣病等の増悪防止を図ることである。
一般健康診断の種類
① 雇入時健康診断
・雇い入れ時(雇入れ時3か月以内の健診結果で代用可)
・雇入時の健康診断結果を採用後の適正配置に活用することは適正である。
② 定期健康診断
・労働安全衛生規則第 44 条では、1 年以内ごとに 1 回、定期的に健康診断を行うことが義務づけられています。
定期健康診断に腹囲や脂質などのメタボの項目がある理由:
労働者の高齢化や作業環境の変化により、定期健康診断の目的が主に生活習慣病、作業関連疾患対策に変化してきた。
健康保持増進や就業上の措置を取る必要性が発生しているため、メタボ項目を検査する必要が発生した。
定期健康診断で省略できる項目
厚生労働大臣が定める基準に基づき、医師が必要でないと認めるときは、身長(20歳以上の者)、腹囲、肝機能、血中脂質、血糖、心電図、視力及び聴力の検査を省略することができる。
③ 「特定業務従事者」の健康診断
・労働安全衛生規則第13条第1項第2号に掲げる業務に常時従事する労働者
・心身への負担が大きいと考えられる所定の業務(特定業務)に従事している者に対しては、同じ内容の健康診断を年2回実施する規定となっている
・「暑熱な場所における業務」「有害放射線にさらされる業務」「異常気圧下における業務」「身体に著しい振動を与える業務」「深夜業を含む業務」等の、法令で定める有害業務に従事する労働者がが対象となる
・「特定業務」従事者に対して、配置替えの際及び6月以内ごとに1回、定期に行う。
・診断項目は「定期健康診断」と同じ
イ 多量の高熱物体を取り扱う業務及び著しく暑熱な場所における業務
ロ 多量の低温物体を取り扱う業務及び著しく寒冷な場所における業務
ハ ラジウム放射線、エツクス線その他の有害放射線にさらされる業務
ニ 土石、獣毛等のじんあい又は粉末を著しく飛散する場所における業務
ホ 異常気圧下における業務
ヘ さく岩機、鋲打機等の使用によつて、身体に著しい振動を与える業務
ト 重量物の取扱い等重激な業務
チ ボイラー製造等強烈な騒音を発する場所における業務
リ 坑内における業務
ヌ 深夜業を含む業務
ル 水銀、砒素、黄りん、弗化水素酸、塩酸、硝酸、硫酸、青酸、か性アルカリ、石炭酸その他これらに準ずる有害物を取り扱う業務
ヲ 鉛、水銀、クロム、砒素、黄りん、弗化水素、塩素、塩酸、硝酸、亜硫酸、硫酸、一酸化炭素、二硫化炭素、青酸、ベンゼン、アニリンその他これらに
準ずる有害物のガス、蒸気又は粉じんを発散する場所における業務
ワ 病原体によつて汚染のおそれが著しい業務
カ その他厚生労働大臣が定める業務
④ 海外派遣労働者の健康診断
・本邦外の地域に6か月以上派遣される労働者が対象
・6か月以上の海外勤務に派遣する前、及び6か月以上の海外勤務後に本邦内の業務に従事させようとするとき
⑤ 給食従事者の検便
・雇入れ時、または該当業務への配置換えの際
・項目については法令上特に規定はない
・一般に赤痢菌、サルモネラ菌、腸管出血性大腸菌、ノロウイスルなどの検便を行う
厚生労働大臣が定める基準に基づき、医師が必要でないと認めるときは、身長、体重、腹囲、視力及び聴力の検査を省略することができる。
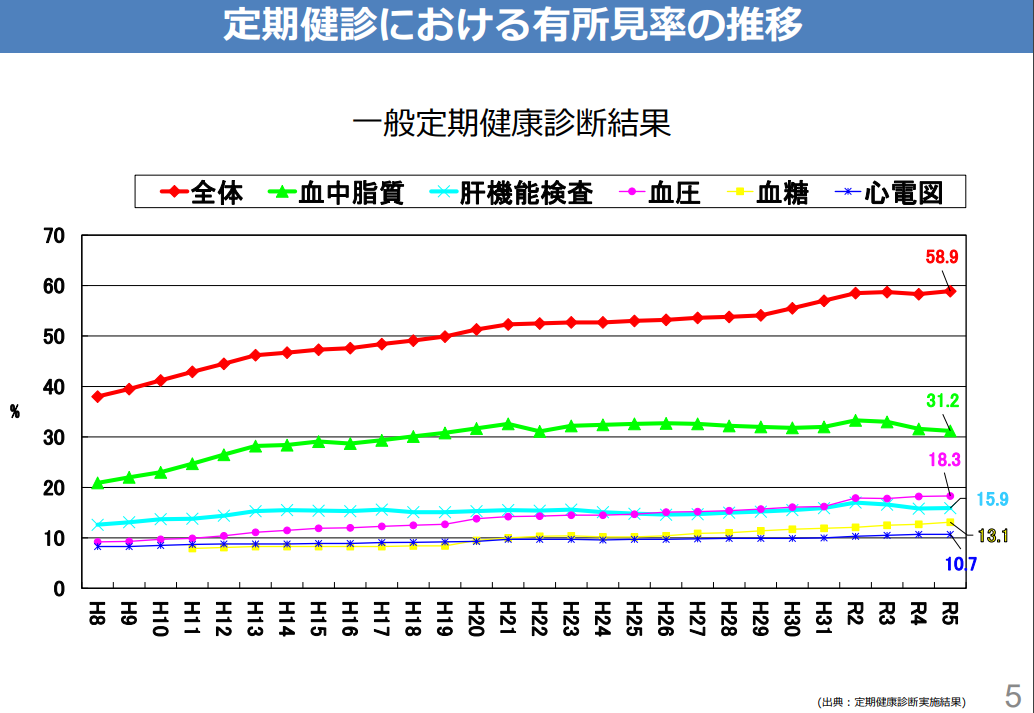
定期健康診断結果報告(有所見率)
定期健康診断の有所見率は58.9%(令和5年)
・定期健康診断の有所見率は、ほぼ一貫して増加しつつある
・有所見率が最も高い項目は「血中脂質検査」で31.2%(令和5年)と最も高く、次いで血圧検査、肝機能検査、血糖検査の順であった。
・有所見者率増加の原因として、労働者の高齢化、検査項目の追加、項目の基準値の厳格化などが原因として考えられる。
二次健康診断
・一次健康診断(労働安全衛生法に基づく定期健康診断)の結果において、脳・心臓疾患に関連する4項目(血圧、血中脂質、血糖、腹囲・BMI)の4項目全てについて異常の所見があると診断された場合、労災病院または都道府県労働局長が指定する病院・診療所(健診給付病院等)において、無料で必要な精密検査や特定保健指導を受けることができる制度
(※ただし、全てに異常所見がなくても産業医等の指示に基づき対象となる場合がある)
・二次健康診断の受診は労働者本人の任意の希望による(事業者の義務ではない)
・二次健康診断結果の保存には、当該労働者の同意を得ることが必要である。
特殊健康診断
・特殊健康診断は、特定の有害な業務に従事する労働者に、業務に起因する健康障害がないか調べるために行う健康診断です。労働安全衛生法66条2、3項に定められた健康診断で、じん肺法3条に定められていた健康診断も含まれます。事業者は、法律上、特殊健康診断の実施を義務づけられています。
・「特殊健康診断」の対象者は、一般健康診断の対象にも該当する場合、その両方の健康診断を受ける必要がある。
・特殊健康診断の目的は、作業および作業環境と特殊健康診断結果との関連を照合することで、作業による健康障害を未然に防ぐことを目的としています。
特殊健康診断の対象となる有害業務
・屋内作業場等における有機溶剤業務に常時従事する労働者 (有機則第29条)
・鉛業務に常時従事する労働者 (鉛則第53条)
・四アルキル鉛等業務に常時従事する労働者 (四アルキル鉛則第22条)
・特定化学物質を製造し、又は取り扱う業務に常時従事する労働者及び過去に従事した在籍労働者(一部の物質に係る業務に限
る) (特化則第39条)
・高圧室内業務又は潜水業務に常時従事する労働者 (高圧則第38条)
・放射線業務に常時従事する労働者で管理区域に立ち入る者 (電離則第56条)
・除染等業務に常時従事する除染等業務従事者 (除染則第20条)
・石綿等の取扱い等に伴い石綿の粉じんを発散する場所における業務に常時従事する労働者及び過去に従事したことのある在籍
労働者 (石綿則第40条)
「作業条件の簡易な調査」の追加(有機則、鉛則、四鉛則、特化則の改正)
・令和2年7月1日より、有機則、鉛則、四アルキル鉛則、特化則に基づく健康診断を実施する場合、一次健康診断において「作業条件の簡易な調査」の実施が必要となりました。
・なお医師が二次健康診断の実施が必要と判断した場合には、従前より義務付けられていた詳細な「作業条件の調査」が実施されることとなります。
・「作業条件の簡易な調査」は、医師が主に当該労働者から聴取することにより調査するものであること。
「作業条件の簡易な調査」における問診票(例)
最近6ヶ月の間の、あなたの職場や作業での化学物質ばく露に関する以下の質問にお答え下さい。
(注:ばく露とは、化学物質を吸入したり、化学物質に触れたりすること。)
1)該当する化学物質について、通常の作業での平均的な使用頻度をお答え下さい。
( 時間/日)( 日/週)
2)作業工程や取扱量等に変更がありましたか?
・作業工程の変更 ⇒ 有り ・ 無し ・ わからない
・取扱量・使用頻度 ⇒ 増えた ・ 減った ・ 変わらない ・ わからない
3)局所排気装置を作業時に使用していますか?
・常に使用している
・時々使用している
・設置されていない
4)保護具を使用していますか?
・常に使用している ⇒保護具の種類( )
・時々使用している ⇒保護具の種類( )
・使用していない
5)事故や修理等で、当該化学物質に大量にばく露したことがありましたか?
・あった
・なかった
・わからない
※ この問診票(例)は、当該物質の製造又は取扱い業務に常時従事する労働者に対して定期に実施する健康診断における例示であり、雇入れ又は配置替えの際の健康診断及び過去に当該物質の製造又は取扱い業務に常時従事した労働者に対する健康診断においては、適宜必要な項目を聴取すること。
「作業環境の簡易な調査」で過剰なばく露が疑われる例
(「働く人の健康」)
① 当該物質などに関して、当該労働者が主に従事する単位作業場における作業環境測定の結果が管理区分2または3である
② 前回の健康診断以降に、作業工程や取り扱い量の大幅な変化があり、そのことに対する適切な対応がなされていない
③ 局所排気装置などが設置されていない
④ 保護具が適切に使用されていない
⑤ 事故や修理などの非定常作業の際に大量のばく露があった
⑥ その他、過剰なばく露のおそれに関する当該労働者からの申し出がある
特定化学物質健康診断の「一次健康診断」と「二次健康診断」
・化学物質に関する特殊健康診断のうち、特定化学物質に関するものについては、一部の例外を除いて(注)、いわゆる「一次健康診断」と「二次健康診断」の2段階で実施することとなっている。
(1)一次健康診断
対象者全員に対して実施するもの
・「業務の経歴の調査」、「作業条件の簡易な調査」などで有害物の体内摂取状況を把握する
・現在および既往の自他覚症状の有無などにより健康状態を把握する
(2)二次健康診断
・一次健康診断の結果、医師が必要であると認めた者に対して実施するもの。
・「作業条件の簡易な調査」で過剰なばく露が疑われた場合、「その他の検査項目」において所見が認められない場合でも、二次健康診断について検討する。
・健康診断によって把握すべき健康障害(がん等)の有無を確認するための検査を行う。
・また、有害物の体内摂取状況をより詳細に把握するため、作業条件について一次健康診断で行った調査よりも詳しい「作業条件の調査」を行う。
特殊健康診断の記録の法定の保存期間
特殊健康診断の記録の法定の保存期間は、じん肺が7年、電離放射線が原則として30年、特別管理物質が30年、石綿は業務から離れた後40年となっている。
これは、がんや石綿肺、じん肺は離職後に長期間が経過してから発症することがあるためである。
四 国 なまりの ゆう こ 先生
(四アルキル鉛、鉛、有機溶剤、高気圧、潜水)
40歳の 医師と
(40年 石綿)
7 分で 30本の
(7年 粉じん )
トク ホ
(30年 特別管理物質 放射線)
特殊健康診断結果調
・法定の特殊健康診断(じん肺健康診断を除く。)の結果、2020年(令和2年)の有所見率は約8.7%
有機溶剤の尿中代謝物検査の分布
・対象化学物質にばく露されている作業者においては、労働安全衛生法に基づく特殊健康診断時に血中または尿中の検査項目の測定が必要とされており、その測定値を区分することになっています。
・この分布は正常、異常の鑑別が目的ではなく、当該物質が体の中にどれだけ入っているかを評価するためのものです。
・「分布1」が続いているならば、当該物質の取り込みは少なく、健康影響は少ないと考えられます
・「分布2」はほとんどの作業者に健康上影響が見られない濃度と考えられます。しかし、作業者が当該物質をある程度体内に取り込んだことを示していますので、一層の職場改善が望まれます。
・「分布3」はこの状態を長期間続けていると、健康影響の危険性が高くなると考えられますので、当該物質の影響に関する検査が必要です。
特化則健診で測定が必要な代謝物の「管理暫定値」
・従来、スチレン、テトラクロロエチレン、トリクロロエチレンを製造し、取り扱う労働者に対しては有機溶剤健康診断が実施され、その判定に当たっては分布区分を参考にしてきました。
・しかしこれらの物質が特別有機溶剤(特化物)に変更されたことにより、有機溶剤の分布区分を参考にすることが適切でなくなりました。
・管理暫定値は許容濃度を超えるばく露の可能性についての目安であり、管理暫定値を超えた場合には作業環境、作業方法等を見直す必要があります。
特殊健康診断の健康管理区分
管理A:
健診の結果、異常が認められない場合
管理B:
健診結果、管理Cには該当しないが当該因子によるか、または当該因子による疑いのある異常が認められる場合
管理C:
健診結果、当該因子による疾病にかかっている場合
管理R:
健康診断の結果、当該因子による疾病又は異常を認めないが、当該因子に就業することにより憎悪するおそれのある疾病にかかっている場合又は異常が認められる場合
管理T
健康診断の結果、当該因子以外の原因による疾病にかかっている場合又は異常が認められる場合(管理Rに属するものを除く)
歯科特殊健康診断
・下記の業務に常時従事する労働者に対し、雇入れの際、当該業務への配置替えの際及び当該業務についた後6か月以内ごとに1回、定期に、歯科 医師による健康診断を行わなければならない。
塩酸、硝酸、硫酸、亜硫酸、弗化水素、黄りん
その他歯又はその支持組織に有害な物のガス、蒸気又は粉じんを発散する場所における業務
二流の歯科医 不倫で炎上
(にりゅう:硫酸、亜硫酸、 ふ:弗化水素、りん:黄りん、えん:塩酸、じょう:硝酸)

コメント