頚静脈観察の意義
・右心不全の場合には右房圧の上昇に伴う体静脈のうっ血により,肝臓や消化器のうっ血症状や内頸静脈怒張など静脈系の拡張に伴う身体所見が出現する。
・内頚静脈の確認により、うっ血の程度の評価として中心静脈圧の推定が非観血的に可能である。
・数ある身体所見の中で、血管内うっ血を示すのは頸静脈、特に内頚静脈だけであり、心不全を管理する上で非常に有用。
内頚静脈の「怒張」は観察できない!
・内頚静脈は胸鎖乳突筋の頚静脈三角~筋腹の裏を走行するため、怒張は観察できない。
・観察するのは拍動(「皮膚の陥凹」「皮膚の揺れ」)であり、「内頚静脈怒張あり」という記載は間違い!
・ただし、拍動は直接観察できないため、皮膚の動き(揺れ)で観察する。
・1心拍で2度沈む
※ 外頚静脈は「座位」で怒張していれば異常だが、臥位で怒張は正常(生理的)である。
※ 外頚静脈は弁があったり、屈曲していたりするため、圧を過大評価してしまう可能性があり不向きである。
頚動脈拍動と内頚静脈拍動の鑑別ポイント
・頸動脈はⅠ音と同期して1回隆起(1峰性)
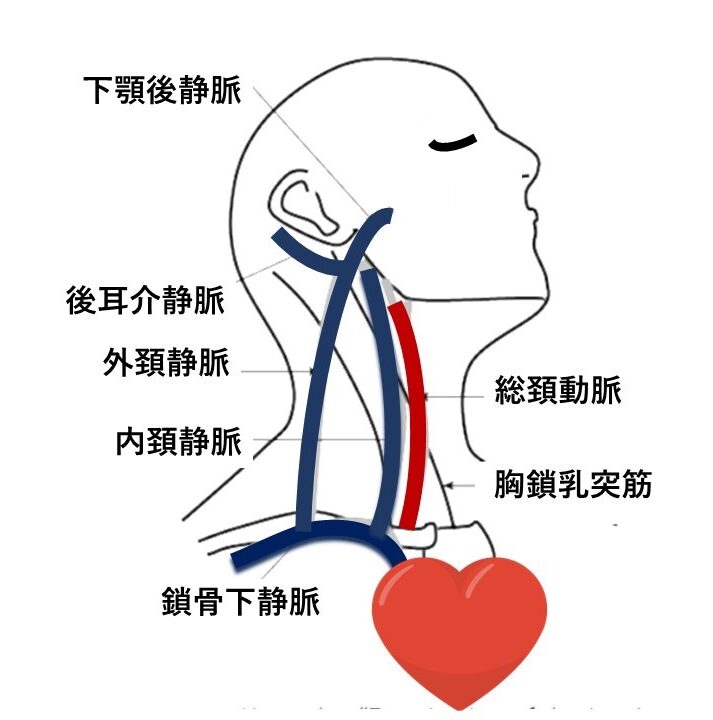
頚静脈圧波形
参照(このサイトより引用):https://matsushita-er.blogspot.com/2019/09/blog-post_15.html
「頚静脈は2回沈む」(X谷、Y谷)
c波 ➜ 右室収縮による三尖弁閉鎖、右房側への膨隆
x谷 : 右心室収縮に伴う右房の弛緩(右房床部の沈み込み)
v波 ➜ 静脈還流による右房の充満
y谷 ➜ 拡張期の三尖弁開放による右房圧低下
内頚静脈圧の測定のコツ
・内頚静脈圧は2峰性する(↔頸動脈は1峰性)
・上半身を30~45°拳上した状態(拍動の最高点が下顎部に近づくため、観察しやすくなるため)
・顎をやや上げて、顔をやや左に向ける
・皮膚がたるんでいる場合は顎の方(頭側)に皮膚を牽引して皮膚を張る
・明るめのペンライトを、頚静脈の接線方向に、下からか、上からか当てると観察しやすくなる。
・視線も接線方向から見る(上から見下ろすか、下から見上げるか)
・波形のtopを見極める
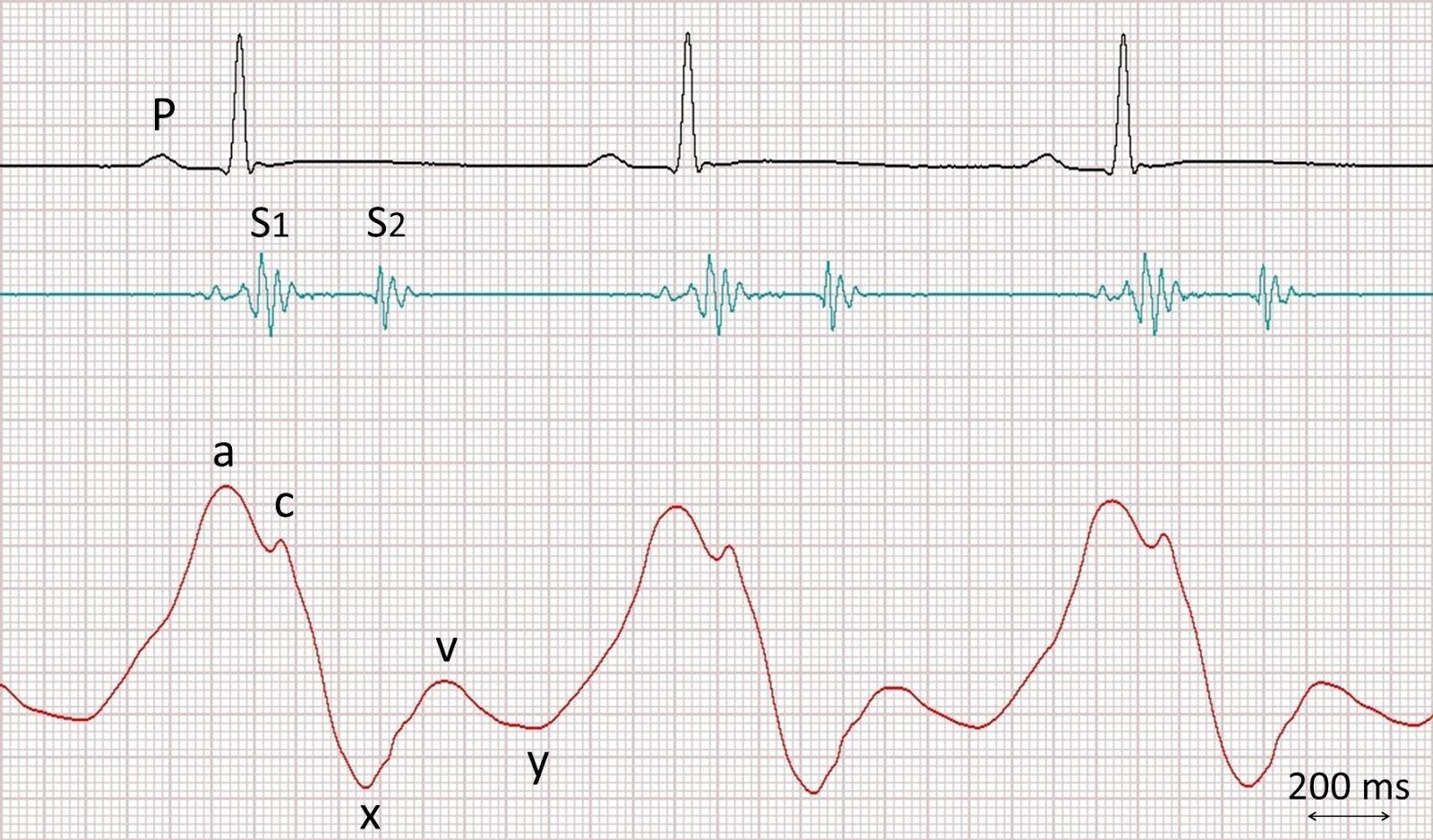
・頸静脈圧(cm)は頸静脈拍動の頂点から胸骨角(Louis(ルイ)角)までの垂線距離(cm)を測定(正常3~4㎝)
・右房の中心から胸骨角(Louis(ルイ)角)までは、体位に関係なく常に5㎝である。
・測定した 垂直距離+5㎝(㎝H2O) が実際の中心静脈圧になる(これを「Lewis(ルイス)法」という)(cmH₂O × 0.7でmmHgに換算)
正常<8~9㎝H₂O(胸骨角からの垂直距離<3~4㎝)
上昇>8~9㎝H₂O(胸骨角からの垂直距離>3~4㎝:4.5㎝以上なら異常)
※ 怒張がはっきりしない場合は、腹部中央を手掌で軽く圧迫し、手を放しても怒張が10秒以上継続している場合は陽性(腹部-頚静脈逆流:abdomino-jugular reflux)
腹部頚静脈逆流(肝頚静脈逆流):abdomino-jugular(Hepato‐jugular) reflux
・CVPの上昇を推定する方法の一つ(内頚静脈観察で確証が持てない場合に補完する検査)
・頸部に頸静脈の拍動を観察できない場合には、拍動部位が鎖骨レベルよりも下方にあるか(右房圧が低い)、下顎レベルよりも上方にある(右房圧が非常に高い)と考える必要がある。
・その鑑別をする手技として、「腹部頚静脈逆流(abdomino-jugular reflux)」がある。
(かつては「肝頚静脈逆流(hepato-jugular reflux)」といわれ、右季肋部を圧迫していたが、現在ではこちらが主流となっている)
手技
・45°座位 、リラックス呼吸
・検者は自分の右手の指を大きく広げて患者の上腹部正中に置き、20~35㎜Hgの圧(まあまあの圧)をかけ、10秒間圧迫する
・頸静脈拍動レベルの上昇を観察する
・上腹部正中を圧迫すると、血液が押し出され、頸静脈圧が上昇する
・正常な反応では、静脈圧が一過性に増加するが、10秒以内にベースラインの静脈圧まで戻る
・中心静脈圧上昇状態では、圧迫し続けている間中、持続的に頸静脈圧が3~4㎝上昇したままとなる場合を陽性とする(圧迫解除すると下降する)
・患者が口を閉じた間違った状態でこの手技を行うと、バルサルバがかかるために結果が不正確になるので、開口位で行うこと
外頚静脈は座位と仰臥位で怒張を確認
・外頚静脈は仰臥位で怒張するのは正常(生理的)である
・座位では正常では消失する
・座位でも怒張している場合は「静脈うっ滞」(右心不全など)や「胸腔内圧上昇」(緊張性気胸など)の異常を考える
・仰臥位で見えない場合は「血管内ボリューム低下」「内因性カテコラミン分泌増加による静脈収縮」を考える・
Anthem sign(国歌斉唱サイン):経静脈圧の簡易評価法
・末梢静脈虚脱法を用いて中心静脈圧の上昇の有無を判定する簡便な方法
・仰臥位、胸骨の真上に手を置いた時、手背静脈が怒張していれば陽性(頚静脈圧が上昇)
・ただし手背の表在静脈が見えない時は適用なし。
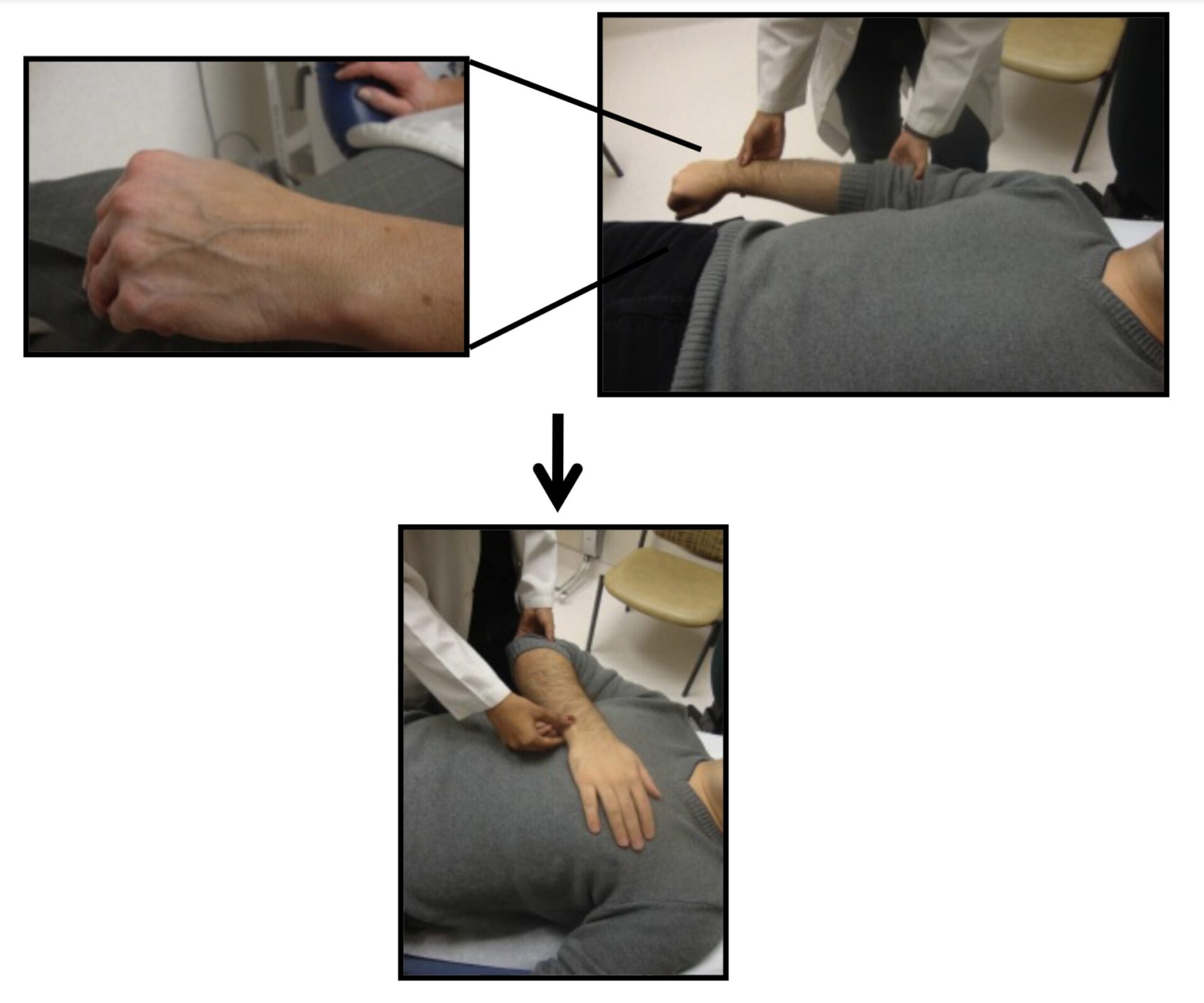
引用:Non-invasive bedside assessment of central venous pressure: scanning into the future
必聴参考動画(Dr.平島による詳しい解説動画)
参考書籍

コメント