ガイドライン
『高尿酸血症・痛風の治療ガイドライン 第3版 [2022年追補版]』
(2022年3月7日発行)
高尿酸血症の定義
血清尿酸値が 7.0㎎/dLを超えた状態(血液中尿酸値>7.0mg/dL)
高尿酸血症:血清尿酸値が 7mg/dLを超えた状態
・血中の尿酸値が尿酸一ナトリウム (MSU) の飽和溶 解度とされる 7.0 mg/dL を超えた状態が高尿酸血症と 定義される。
注)
尿酸値の正常値は7.0㎎/dL以下とされているが、実際は6.0㎎/dLが治療目標値と考えられており、 正常値は6.0㎎/dL以下と考える専門家も多い
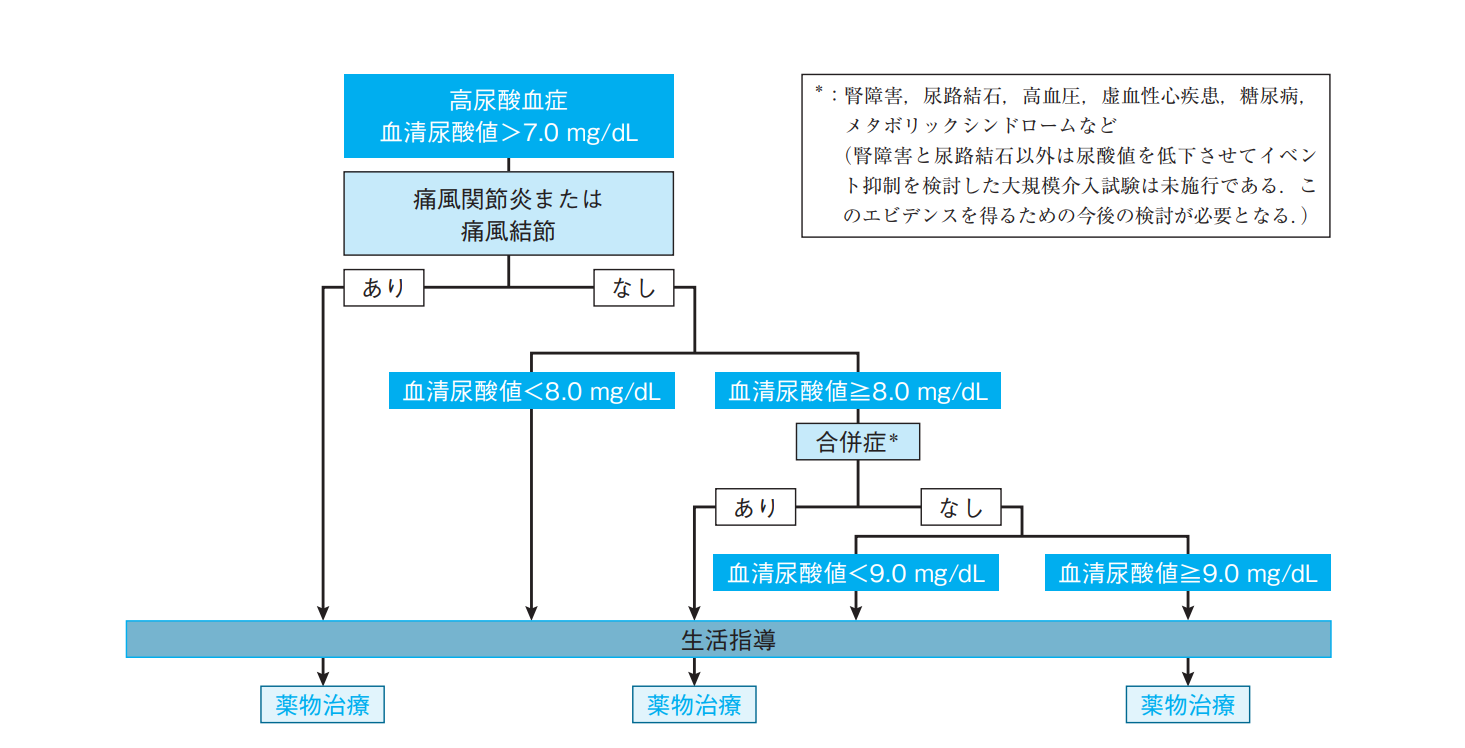
治療方針
・血中尿酸値>7.0mgで、かつ痛風関節炎または痛風結節がある場合は薬物治療を開始
・7.0mg<血中尿酸値<8.0mg/dLで、無症候性高尿酸血症(痛風関節炎または痛風結節がないもの)なら生活指導のみ
・血中尿酸値≧8.0mg/dLで、かつ高血圧や虚血性心疾患、糖尿病、腎障害、尿路結石をなど合併する場合は薬物療法を考慮。
・無症候性、合併症がなくても 9.0mg/dL以上の場合は薬物治療開始を考慮。
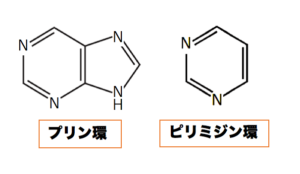
プリン体とは
・プリン環を基本骨格とする生体物質。核酸あるいはアルカロイドの塩基性物質。
プリン塩基( purine base)とも称される。
参照(このサイトより引用):https://lifescience-study.com/1-structure-and-properties-of-dna-and-rna/
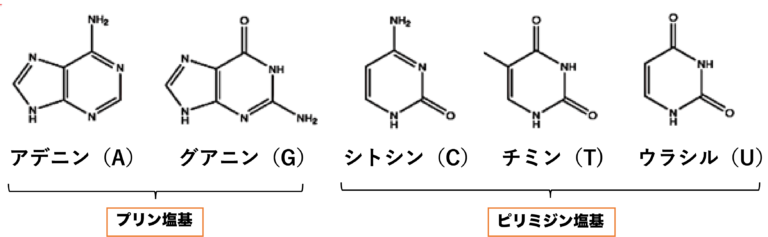
・核酸塩基であるアデニ、グアニンなどのヌクレオチド以外にも、NADやFADの成分として、あるいはプリンアルカロイドのカフェイン、テオブロミンなどが知られている。
・DNAの塩基には、A(アデニン)、G(グアニン)、C(シトシン)、T(チミン)が用いられる。RNAの塩基には、Tの代わりにU(ウラシル)が用いられる
・A(アデニン)とG(グアニン)はプリン塩基と呼ばれ、C(シトシン)とT(チミン)はピリミジン塩基と呼ばれています。プリン塩基とピリミジン塩基は、それぞれプリン環とピリミジン環をもつことに由来しています。
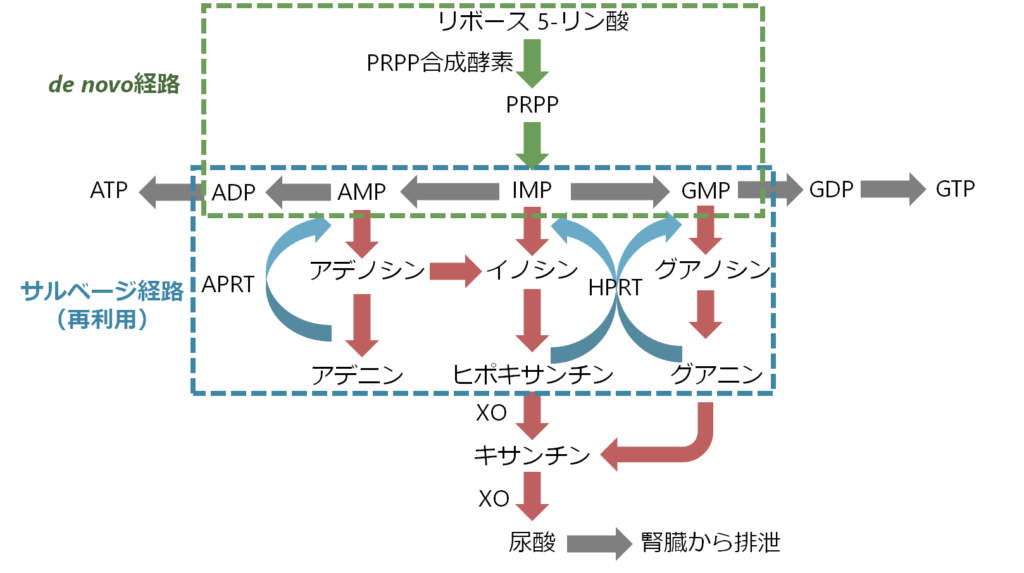
・食品中では旨味の成分であり、核酸中に多く含まれる。そのため細胞数の多いもの、細胞分裂の盛んな組織に多く存在する。
・ヌクレオチド(核酸の構成単位にもなる低分子生体物質)の産生経路は新規に作る経路(de novo経路)とプリン体を再利用する経路(サルベージ経路)の2種類がある。
・これらが代謝されると、キサンチンがキサンチンオキシダーゼにより最終的に尿酸となる。
・尿酸の産生は肝臓で行われており、1日約700mg/日産生されている。
参照(このサイトより引用):http://igakukotohajime.com/2020/08/12/%E9%AB%98%E5%B0%BF%E9%85%B8%E8%A1%80%E7%97%87-hyperuricemia/
原因
遺伝的体質要因
・尿酸輸送に関連するトランスポーター遺伝子の変異による多因子遺伝性疾患
・遺伝性代謝性疾患
・関節炎発症に関連するインフラマソーム関連遺伝子
甲状腺機能低下症
生活習慣
・食生活
薬剤性
① 利尿薬
・ループ利尿薬(フロセミド)
・サイアザイド系(トリクロルメチアチド:フルイトラン®)
・尿酸再吸収促進、体液量減少による尿酸値上昇
・心不全による浮腫の場合は、SGLT2阻害薬に変更する
(SGLT2阻害薬は尿酸値低下効果あり)
② 低用量アスピリン
・尿酸の再吸収促進、尿酸排泄阻害による
・代替薬のP2Y12阻害薬でも尿酸が上昇する可能性があり、変更が難しい可能性がある
③ シクロスポリン
④ ピラジナミド(抗結核薬)
腎障害、CKD
リスク
・肥満
・脂質異常症
・糖尿病
・アルコール多飲
・利尿薬
・シクロスウポリン、タクロリムス(カルシニューリン阻害薬)
病型分類(2019年改訂ガイドライン第3版)
・「尿酸産生過剰型」「尿酸排泄低下型」「腎外排泄低下型」に分類。
・頻度としては「排泄低下型」が多い
簡便法による病型分類
・外来では随時尿を用いて、「尿中尿酸濃度Uua:mg/dL」と「尿中クレアチニン濃度Ucr:mg/dL」を測定し、下記計算式により分類する
尿中尿酸濃度(mg/dL)/ 尿中クレアチニン濃度(mg/dL)
⇓
・尿酸産生過剰型 ≧ 0.5 ⇒尿酸産生抑制薬
・尿酸排泄低下型 < 0.5 ⇒尿酸排泄促進薬
治療方針
7・8・9のルール
・無症候性高尿酸血症(痛風、尿酸結石がない場合)は薬剤投与の必要はない(生活指導のみで可)
・血中尿酸値>7.0mgで、かつ痛風関節炎または痛風結節がある場合は薬物治療を開始。
・7.0mg<血中尿酸値<8.0mg/dLで、無症候性高尿酸血症(痛風関節炎または痛風結節がないもの)なら生活指導のみ。
・血清尿酸値≧8.0mg/dLで、かつ高血圧、脂質異常症、糖尿病、虚血性心疾患、腎障害、尿路結石、メタボリックシンドロームなど合併する場合は薬物療法を考慮
・無症候性、合併症がなくても 9.0mg/dL以上の場合は薬物治療開始を考慮。

治療目標値:血清尿酸値 6.0mg/dL以下
・治療の目安は、血清尿酸値6.0mg/dL以下
・痛風関節炎を繰り返す場合や、痛風結節がある場合も6.0㎎/dL以下に維持することが望ましい(6.0㎎/dL以下にすることにより、痛風結節の縮小や消失が期待できる)
生活指導
① 減量指導
・肥満と血清尿酸値には強い関連性がある。
・肥満者が高尿酸血症になる要因として、過食による摂取過剰がある
・内臓脂肪蓄積の蓄積が尿酸産生を亢進する
・インスリン抵抗性により尿酸の再吸収が促進され、尿酸排泄が低下するという説もあります。
② 運動
・有酸素運動+レジスタンス運動の組み合わせ
・有酸素運動は1日30~60分
・筋トレなどの激しい筋肉運動は尿酸上昇、痛風発作と関連するため避ける
③ プリン体摂取制限(レバー、しらこ、干物)
④ アルコール摂取の減量
・特にビールはプリン体の含有量が多いため控える(↔ワイン、焼酎はプリン体が少ない)。
・アルコール自体も尿酸値を上げる作用があるため、減量を指導(週に1~2回)
・
※ アルコールが尿酸値を上げる機序
・アルコールが肝臓で解毒される際、尿酸のもととなるATP(アデノシン三リン酸)が利用され、尿酸が作り出される量が増える
・アルコールが肝臓で解毒される際、代謝産物として乳酸が出る。乳酸は尿と共に尿酸が排泄されるのを阻害するため、結果、尿酸値が上がる。
・アルコールには利尿作用があり水分の排泄量が増加し血液中の尿酸が濃縮され尿酸値が上がる。
⑤ 果物の過剰摂取、清涼飲料水、菓子類の制限
・果糖は糖質の中でも尿酸値を上げる作用が強い(尿酸合成を促進する)
・果物の積極摂取は勧めない
・清涼飲料水や菓子類は控える
※ 機序
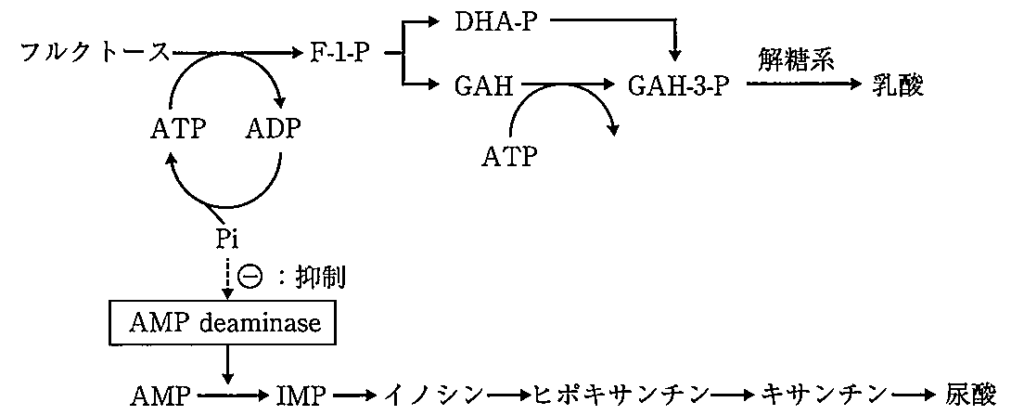
・フルクトース(果糖:fruit sugar)は単糖の一つ。
・小腸で吸収され、肝臓で解糖系の中間代謝物に変わり、乳酸等に代謝される。
・フルクトース-1-リン酸(F-1-P)に代謝される際に、アデノシン三リン酸(ATP)と無機リンが消費される。
・F-1-Pへの代謝は速やかで、フルクトースの過剰摂取や点滴で速く大量投与すると、無機リン(Pi)が大量に消費される。
・無機リン濃度の減少によってアデニンヌクレオチド分解の律速酵素であるAMP deaminaseの抑制が解除され、アデノシン一リン酸(AMP)の分解が亢進してイノシン一リン酸(IMP)の合成が高まり、イノシン、ヒポキサンチン、キサンチン、尿酸へと順次分解されて、大量の尿酸が生成する。
・また、フルクトースの代謝産物である乳酸による尿酸の排泄抑制も血清尿酸値の増加に関与する。
⑥ 尿酸値を低下させる飲み物、食べ物、サプリメント
・コーヒー:1日1杯以上で尿酸値、痛風の頻度を低下させる(1日2杯が推奨)
・ウーロン茶:
・ビタミンC:豊富な野菜、果物
⑦ 水分摂取
脱水状態は血液中の尿酸値を高める要因となります。
水やお茶を飲み、尿として尿酸を体外へ排出しやすくしましょう。
薬物療法
・開始時期:
痛風発作中の開始は関節炎増悪を起こす危険性があることから、発作寛解後に開始する。
・薬剤開始後の発作予防として、コルヒチン0.5~1㎎/日を6か月程度併用することが推奨されている。
・第一選択は尿酸生成抑制薬(アロプリノール(ザイロリック®)、フェブキソスタット(フェブリク®)、トピロプロキソスタット(ウリアデック®)
・原則として、尿酸生成抑制薬から開始する。
・目標尿酸値は6mg/dL以下。
・尿酸生成抑制薬の単独治療で目標尿酸値(6mg/dL以下)が達成できない時に尿酸排泄促進薬を併用する。
尿酸生成抑制薬
【第1選択】フェブキソスタット(フェブリク®):10、20、40mg錠
・高尿酸血症の病型に関わらず有効性、安全性が示されている
・血中尿酸値を確認しながら、必要に応じて徐々に増量する
・CCr≧30では用量調整不能
Rp)
フェブリク 1回10㎎ 1日1回朝食後 より開始
・2週後に20㎎、6週後に40㎎まで増量(いずれも1日1回で投与)
・維持量は通常1日1回40mgで、患者の状態に応じて適宜増減するが、最大投与量は1日1回60mgまで
【第2選択】アロプリノール(ザイロリック®)
・過敏症、Stevesns-Johnson症候群の副作用がある
・50~100㎎/日から開始(100㎎/錠)、4週間ごとに50~100㎎ずつ増量
1回1錠(100㎎)1日2~3回まで
・腎機能低下時には減量が必要
CCr 30~59:1回100㎎ 1日1回まで
CCr 30未満:1回50㎎ 1日1回まで
【尿酸排泄促進薬】:アロプリノールまたはフェブリクで効果不十分な時に併用
ベンズブロマリン(ユリノーム®) (50㎎) 1回1錠 1日1~3回
・eGFR<30、またはSCr≧2.0の高度腎機能障害では使用禁忌
・劇症肝炎の報告があるため、6か月間は定期的に肝機能検査が必要
・尿アルカリ化薬との併用が原則
ウラリット 1回2錠 1日3回
痛風関節炎
特徴、好発部位
・85~90%は単関節炎、10~15%は多関節炎
・12~24時間でピークに達する
・治療しなくても数日~数週で症状は自然軽快することが多い
・尿酸結晶の溶解度は温度が低くなるに従って低下するため、「気温の低い関節、軟部組織」で起こりやすい
・第1中足趾節関節は、温度が低く痛風が起こりやすい関節として有名。その理由は、この関節が体の中心部の体幹から遠い所にあること、そして温かい筋肉に囲まれていないため。
・その他、「足関節」「膝関節」「耳介」などで起こりやすい。
・尿酸下降薬の開始時期
ガイドライン:「急性痛風関節炎発症中に尿酸降下薬を開始すると関節炎が遷延・増悪する可能性があるため、急性関節炎が鎮静化してから開始する」とある。
➡ 発作中に急激に血清尿酸値を変動させると発作が増悪するため、炎症が治まってから治療を開始する(実臨床では発作後1〜2週間程度で開始されることが多い)。
関節液検査
・発作期には、関節内から血清尿酸低下作用のあるサイトカインが産生されるため、発作期には40%で血清尿酸値は正常値を示すことがある。
・まずは化膿性関節炎の除外
・関節液の検鏡で尿酸結晶を証明
・関節液グラム染色(化膿性であっても50%は陰性であるため、除外はできない)
・培養提出必要
痛風発作時の治療
・抗凝固療法中の患者では、血小板凝集抑制作用や消化管粘膜障害による出血リスクがあるためNSAIDsは避け、経口グルココルチコイド(プレドニゾロン(プレドニン®))かコルヒチンを選択する。
発作時薬剤
・NSAIDs:
ナプロキセン(ナイキサン®)、プラノプロフェン(二フラン®)、インドメタシン、オキサプロジン(アルボ®))
・経口グルココルチコイド(プレドニン®)内服:
進行したCKDなどでNSAIDsやコルヒチンが使用できない場合
例)
プレドニゾロン
30~35mg/日 5日間
または
0.5mg/kg/日の5~10日間(体重50kgで25mg/日)
・グルココルチコイド関節内注射:
トリアムシノロンアセトニド(ケナコルト‐A®)
・コルヒチン:
発症12時間以内に、低用量投与法で。
疼痛改善後には速やかに中止
腎機能障害がある場合は使用不可
発作予兆時0.5㎎頓服も可
尿酸上昇作用のある薬剤(サイアザイド系利尿薬)の中止
・サイアザイド
・ループ
痛風発作後の尿酸降下薬開始時期
ガイドライン:「急性痛風関節炎発症中に尿酸降下薬を開始すると関節炎が遷延・増悪する可能性があるため、急性関節炎が鎮静化してから開始する」とある。
➡ 発作中に急激に血清尿酸値を変動させると発作が増悪するため、炎症が治まってから治療を開始する(実臨床では発作後1〜2週間程度で開始されることが多い)。


コメント