頻拍の定義
通常≧100/分
Step 1:まずは洞性頻脈の除外を!
・12誘導心電図を確認
・正常なP波(Ⅱ、Ⅲ、aVFで陽性)が確認でき、かつQRS波の幅が狭く(narrow QRS)、リズムが一定
・通常洞性頻脈の脈拍数は「(220ー年齢)回 / 分」(30歳で190、50歳で170、80歳で140)を越えないとされる
→これを越える場合は、洞性頻脈以外を考える
洞性頻脈の鑑別
・脱水
・貧血
・発熱
・甲状腺機能亢進症
・褐色細胞腫
・薬剤性(違法薬物、市販薬、サプリメント、エナジードリンク(カフェイン))
Step 2:頻脈をみたら「QRS幅」と「リズム」に注目
1)narrow QRS頻拍の分類
① リズム整(narrow regular)
・洞性頻脈
・発作性上室性頻拍(PSVT)
・心房粗動
・心房頻拍
② リズム不整(narrow irregular)
・心房細動
2)wide QRS頻拍の分類(QRS幅≧120mS以上)
① リズム整(wide regular)
・VT
・脚ブロックなど、変行伝導を伴う上室性頻拍
・ブロック、変行伝導、WPWを伴う上室性頻脈
・薬剤や電解質異常によるwide QRSを伴う上室性頻拍
② リズム不整(wide irregular)
・VF
・TdP
・ブロック、変行伝導、WPWを伴う心房細動
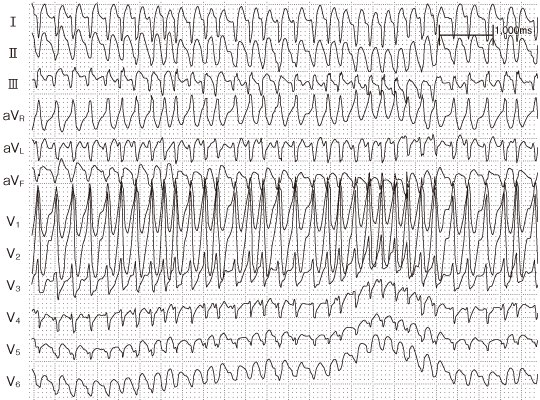
※ 偽性心室頻拍
・副伝導路を順行性に伝導する上室性頻拍(WPW+AF)
・WPW症候群など、心房細動による心房興奮が副伝導路を介して心室へ伝導するため、幅広いQRS波形を呈する。
・一見して心室頻拍と類似するが、「RR間隔が不整」「P波がなく,基線の動揺(細動波)を認めることがある」「RR間隔によってデルタ波と本来のQRS波との融合の程度が変わり,QRS波形が微妙に変動しうる」などである。ことが鑑別点となる。
参照(このサイトより引用):https://www.mochida.co.jp/dis/guidance/electrocardiogram/q37.html
・血行動態が不安定ならば電気的除細動。
・血行動態が安定している場合は、Kent束の伝導を抑制する抗不整脈薬(Vaughan Williams分類Ia群,Ic群)の静脈内投与にて対応する。
・偽性心室頻拍に対しては,ジギタリス製剤やベラパミルは禁忌である。それらの薬剤は正常房室結節伝導を抑制し、特にジギタリスはKent束の不応期を短縮するため、心室レートを増加させてしまい心室細動に移行しやすくなる危険性がある。
・安定しているなら、
サンリズム(ピルシカイニド、Ⅰc):50㎎を10分かけて静注
シベノール(シベンゾリン、Ⅰa):70㎎(あるいは1.4㎎/㎏)5分かけて静注
Step 3:成人の『脈拍のある頻拍』のアルゴリズム
① まずは「安定」か「不安定」な頻脈かの確認
下記の症状を認める場合は「不安定な頻拍」と診断 → 同期電気ショック(カルディオバージョン)へ!
・急性意識障害
・ショックの徴候
・虚血性胸部不快感
・急性心不全
※具体的な症状として、
・重篤な自覚症状(動悸、胸痛、呼吸苦、意識障害、めまい)
・重篤な他覚症状(血圧低下、左心不全、肺水腫、急性心筋梗塞)
↕
頻脈でも「安定」であれば慌てなくてよい
(→QRS幅≧0.12秒かどうかを確認)
② 「安定」な頻脈、頻拍の場合
QRS幅は広いか(≧0.12秒)、狭いかを鑑別
1)安定かつwide QRSの場合
・静脈路を確保し、12誘導心電図評価
・QRSが規則的かつ単形性である場合(VTまたは変行伝導を伴うSVT)のみadenosine投与を考慮
・抗不整脈薬の投与を考慮
・専門医への相談を考慮
2)安定かつnarrowQRSの場合
・静脈路確保し12誘導心電図を評価
・まずは迷走神経刺激(バルサルバ手技:仰臥位、息を吸わせた後、約10秒間息こらえ):成功率50%
・QRS幅が規則的な場合、adenosine
アデホス®10㎎急速静注、その後生食後押し
だめらな20㎎に増量し、2回まで追加
※ 気管支喘息では禁忌(気管支攣縮を起こす可能性がある)
※ Afでは禁忌
・β遮断薬またはカルシウム拮抗薬
・専門医への相談を考慮
Step 4:wide QRSの治療方針
1)心室頻拍(VT)
・アミオダロン(アンカロン®)
125㎎を5%ブドウ糖液100mLに溶解し、10分かけて初回急速投与
その後750㎎を5%ブドウ糖液500mLに溶解し、最初の6時間は33mL/時、その後の42時間は17mL/時で維持輸液
・リドカイン静注 1.0~1.5㎎/kg
・カルジオバージョン 100J
2)上室性頻拍
・アデノシン 10㎎投与し生食フラッシュ
・ベラパミル 5㎎を5分以上かけて投与
・カルジオバージョン 50~100J
3)副伝導路を順行性に伝導する上室性頻拍(WPW+AF=偽性心室頻拍)
・プロカインアミド(アミサリン®)静注 20㎎/分で開始
・カルジオバージョン 50~100J
不安定な頻脈、頻拍の場合
ただちに電気的除細動や心肺蘇生を実施する
カウンターショックとは?(日本救急医学会の定義)
・心室細動、無脈性心室頻拍などの致死性不整脈や、心房細動、心房粗動、発作性上室性頻拍、心室頻拍などの頻拍性不整脈に対し、これらを洞調律に復帰させることを目的として直流通電する方法を「カウンターショック」いう。
・カウンターショックには「電気的除細動」と「カルディオバージョン」の二通りがある
① 電気的除細動(defibrillation)
・致死性不整脈(心室細動、pulseless VT)に対しておこなう非同期カウンターショック
・電気的除細動とは、心筋組織全体を一気に脱分極させることにより細動を停止させることをいう。
・最近の二相性(biphasic)電流の機種を使用する場合は120~200J(通常150J)を用い、非同期で1回の通電をおこなうが、除細動できなければ繰り返し通電する。
② カルディオバージョン(cardioversion:同期電気ショック)
・頻拍性不整脈に対しておこなう同期カウンターショック
・narrowQRSか単形性wideQRSの頻脈に行う
・カルディオバージョンは、頻拍の原因となっている心筋内の反復性リエントリー回路の電気的循環を停止させることを目的としている。
・単相性でも二相性でも,通常100Jを用い、心電図上の心室波形主棘(QRS)に同期させて通電する。
・無効の場合さらにJ数を増加させて繰り返す。
・多形性心室頻拍では,より高いJ数(200J)を用いておこなう。
除細動器の使用方法(除細動の場合)
① パッドを使用する場合
・パドルコネクタに使い捨てパッドを接続
・ダイアルをモニターの位置に設定
・除細動器の心電図モニターを装着、誘導はⅡ誘導に設定
・パッドを装着
右前胸部(右鎖骨直下)および心尖部(左中腋窩線第6肋間下、V6の位置)
小児では左前胸部-左肩甲骨下
・胸骨圧迫を再開
・出力エネルギーのダイアルを必要エネルギーに合わせる
120~200J、機器によって異なる(機器のメモリにマークあり)
不明な場合は最大の200Jで。
・充電ボタンを押す
② パドルを使用する場合
・パドルコネクタの接続を確認
・ダイアルをモニターにする
・除細動器の心電図モニターを装着、誘導はⅡ誘導に設定
・パドルにジェルを乗せ、両方のパドルを擦り合わせてよく伸ばす
(またはジェルパッドを利用してもよい)
・パッドを胸郭に押し当ててから、心尖部側の充電ボタンを押し充電する。
・充電が完了したら、胸骨圧迫を中断し、最終波形および周囲の安全を確認
・両パドルのそれぞれのショックボタンを同時に押す
参考動画:
カルディオバージョン(同期電気ショック)の方法
まず不安定な頻拍か否かの確認:下記の症状を認める場合は「不安定な頻拍」と診断
・低血圧
・急性意識障害
・ショックの徴候
・虚血性胸部不快感
・急性心不全
※具体的な症状として、
・重篤な自覚症状(動悸、胸痛、呼吸苦、意識障害、めまい)
・重篤な他覚症状(血圧低下、左心不全、肺水腫、急性心筋梗塞)
※ 頻脈でも安定であれば慌てなくてよい。QRS幅≧0.12秒かどうかを確認し、専門医にコンサルト
不安定な頻脈の場合、即時にカルディオバージョン!
適応:心房細動、心房粗動、発作性上室性頻拍、心室頻拍などの頻拍性不整脈
↓
意識がある場合は鎮静薬を考慮
ミダゾラム(ドルミカム®)静注:
4~5mg静注(1A10㎎/2mLを生食8mlに溶いて1㎎/mLとして、4~5mL)
プロポフォール(1%デュプリバン®)静注:
4~5mL(40~50㎎)静注
ケタミン(ケタラール®):
1㎎/㎏
同期ボタンを押す(除細動器のモニターのQR波形上に縦線が出現)
<狭いQRS(0.12秒未満)>
・規則的で狭いQRS(心房粗動、SVT):50J
・不規則で狭いQRS(不安定な心房細動):100J
<広いQRS(0.12秒以上)>
・規則的で広いQRS:不安定な単形性VT
→ 単形性の場合→100Jの同期電気ショック
・不規則で広いQRS:多形性VT(Torsades de pointesなど)
→ 非同期下で除細動、エネルギー量 150J (または機器の推奨値で)
→ 2回目以降も初回と同じエネルギー量で
参考:頻脈時指示(非専門医療機関での対応)
HR≧140が20分以上続く時
① ワソラン点滴静注(BP>70以上の時)
ワソラン(5mg/2mL)1A+生食50mL
30分ペースで点滴静注
HR<80になったら途中で中止
30分以上あけて、1日2回まで
② ジゴシン
ジゴシン注(0.25㎎/1mL)1A+生食50mL
15~30分ペースで点滴静注
1日3回まで
③ ワソラン錠内服
ワソラン錠(40㎎) 1T内服
6時間以上あけて

コメント